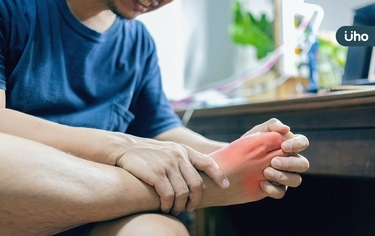
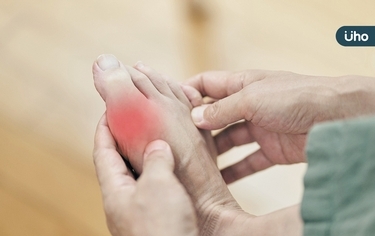
很多人做血液檢查的時候一定聽過血糖、膽固醇這些跟三高有關的檢查項目,但很多人卻對「尿酸」很陌生。尿酸(Uric acid)是普林(Purine)的代謝最後產物,這個物質廣泛出現在動植物的細胞核裡面。
#痛風
60歲章先生患有「痛風關節炎」多年,每次發作都是到診所打止痛針,緩解之後就等下一次發作再說。隨著時間進展,發作的部位越來越多,從雙側下肢的關節擴增到雙手手腕關節,而且頻率也增加,造成生活上很多困擾跟不便。後來,因為右手腕的痛風關節炎急性發作,因此到醫院急診就醫,醫師診察後安排入住風濕免疫科病房治療。
跟親朋好友聚餐,你也是愛喝啤酒吃海鮮嗎?當心痛風會一直重複發作,還恐使腎功能急速惡化!為何吃海鮮配啤酒,會讓痛風機會會大增?腎臟科醫師就警告,聚餐時必須避免的高普林食物「3件事」,並提供1招替代飲食方法。
過年連好幾天都是大魚大肉,小心痛風找上你!痛風是一種急性的關節炎,發炎的關節會有很明顯的紅腫、發熱、疼痛的現象。痛風發作時真的非常疼痛,不但連碰都不能碰,甚至連風吹過去都會感到疼痛;對此營養師建議,民眾若痛風發作一定要先就醫,再配合日常飲食調理,就能有效舒緩疼痛、預防該疾病。
「痛風」被稱為富貴帝王病,是一種急性的關節炎,症狀包括關節紅腫、發熱疼痛,原因主要是尿酸的結晶積在關節,發作時非常疼痛,走路更是疼痛難耐。但若腳突然腫起來,或有腳痛的情況,不一定痛風發作,有可能是其他疾病引起。醫師呼籲,若有相關症狀一定要就醫診斷,才能避免後患。
冷氣團來襲!寒冷冬天三五好友一起到火鍋店,吃熱呼呼的火鍋是一大享受,但營養師吳欣陵提醒,吃火鍋的頻率最好一週不要超過2~3次,更提供聰明吃火鍋3訣竅,只要注意食材選擇,不僅讓肥胖不上身,有三高、痛風的患者也能健康吃鍋。
秋冬就要大啖螃蟹!此時正值雌蟹預備產卵的時候,腹中裝了滿滿蟹卵,也就是讓許多饕客一吃進嘴裡飄飄欲仙的鮮濃蟹膏,蟹肉不僅甜美,更富含高營養價值,到底螃蟹該怎麼挑選最新鮮美味?吃螃蟹又有哪些禁忌呢?《優活健康網》為您整理當季美食資訊。
秋天是大啖螃蟹的季節,但有些慢性疾病如痛風患者或是腸胃不好的人,難道只能望之卻步?其實螃蟹是低脂、高營養的食物,只要有正確攝取的觀念,還是能夠享受美食。
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu