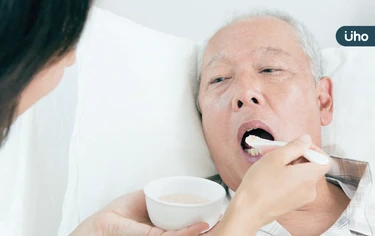
80歲的李阿嬤日前因腦中風,出現吞嚥障礙情形,李阿嬤表示,吃東西時一直喉嚨感覺卡卡的,食物難以吞嚥,常常邊吃邊咳,醫師建議放置鼻胃管灌食,以維持身體足夠營養,但李阿嬤雙手合掌,落淚表示:「拜託啦!我不要放鼻胃管。如果醫師要幫我放鼻胃管,我寧願一輩子不吃東西」。
#吞嚥困難
隨著家中高齡長輩退化、失智情形逐漸明顯,咀嚼功能也會受到影響,該如何幫助吞嚥困難的失智長者進食、準備食物?介護食品又該如何選擇才能兼顧營養?《優活健康網》特選此篇,提供吞嚥困難的「飲食照護7招」,幫助防止嗆咳及吸入性肺炎,讓長輩吃得有食慾,也能有尊嚴,並建議介護食品在選擇上應注意「3大特點」。
一名36歲男子平常不菸不酒,最近開始要很用力才能把食物吞下去,漸漸的連溫開水也難以下嚥,診所初步檢查並無發現異樣,但建議到醫院做進一步檢查。某日,隔壁罹患食道癌的長輩到家裡作客,由於兩人狀況很像,提醒他趕緊去看醫師。後續醫院切片結果顯示為「下咽癌」,接受徹底的癌症手術治療後,目前恢復良好並持續追蹤。
你吃藥會喝多少水?「食道潰瘍」是一種嚴重的食道疾病,成因包括吞藥習慣不佳(水喝太少)、胃食道逆流、病原體感染或是吸菸、酗酒等。對此,醫師建議,民眾吃藥要小心,藥物要按時服用,也要正確服用,以免原本是治病的藥物,反而造成更大的傷害。
一名4歲女童在出生時,經新生兒篩檢發現有「脊髓性肌肉萎縮症」的罹病基因,並在1歲多時發病,會出現走路歪歪斜斜、肌肉活動功能不佳、四肢肌肉無力萎縮等症狀,所幸經過醫師評估治療及持續用藥後,成功改善肌肉症狀並存活至今,且現有運動功能無異於一般正常小朋友。
黴菌無所不在,甚至連食道裡都會發霉!一位40歲的女姓病患常有胸口灼熱、胃食道逆流症狀,吃了特效藥仍未改善,一照胃鏡才發現食道像是發霉般,黏膜上分布密密麻麻的白色斑點,乍看之下,會以為是食物的渣渣停留在食道上,醫師切片診斷為食道黴菌感染,也就是食道發霉。
農曆春節假期即將來到,年節期間闔家團圓歡喜聚餐,吃到黏稠的年糕、湯圓或果凍等食物的機會比平時多,胸腔內科醫師就提醒,若家中有吞嚥功能較差的老人,吃東西時要特別留意,可以先幫忙切成適合吞嚥的大小,以避免不慎噎到,危及生命,即使噎到也容易咳出來,讓全家好好過一個平安年。
64歲的吳媽媽一直以來只有高血壓病史,前幾個月因為無法吞東西及胸痛與上腹部疼痛掛急診,檢查結果竟是主動脈剝離合併「迷走右鎖骨動脈」。醫師表示,這樣的合併發生率僅有千萬分之一,是相當罕見的案例。經歷超過9小時手術後,目前情況穩定追蹤中。
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu