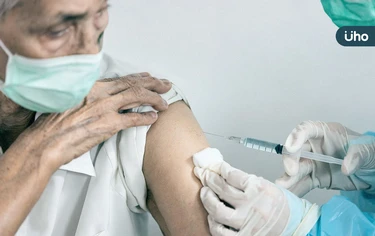
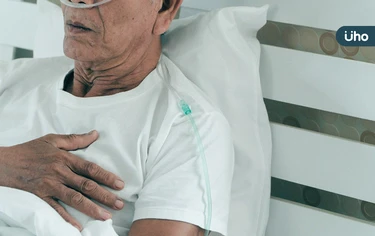
一名85歲老翁過去曾罹患肺結核並合併支氣管擴張,長期有慢性肺部疾病病史,近日因呼吸不順、易喘而就醫,確診為呼吸道融合病毒感染,未料病情在短短兩週內迅速惡化,雖緊急插管住院,但最終併發細菌性肺炎而不幸離世。醫師指出,在因肺炎住院的年長患者中,約每10人就有1人與RSV感染相關,不僅病程進展快速,致命風險更明顯較高,且隨著年齡增加,住院與重症機率也隨之上升。
#RSV
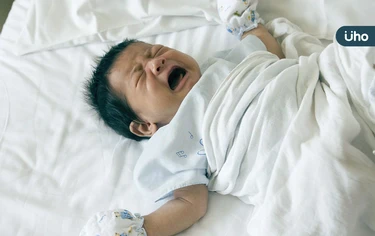
RSV是造成嬰幼兒、老年人嚴重下呼吸道感染的主要原因之一,尤其對於嬰幼兒威脅最為顯著。公衛專家指出,雖有9成家長聽過RSV,但僅3成了解其為嬰兒重症主因,該病毒每年造成逾2,000名幼童住院,可能引發長期呼吸道併發症,目前已有抗體可有效降低風險,呼籲政府將RSV長效性單株抗體納入全面公費預防接種,幫助減輕育兒家庭負擔。
統計顯示台灣每年約千名嬰幼兒因為感染RSV(呼吸道細胞融合病毒)住院,身陷重症甚至死亡風險,醫師提醒,0至6個月嬰幼兒是感染RSV風險最高的族群,一旦住院,嚴重恐進加護病房甚至死亡。除RSV外,百日咳、流感及新冠等也都有很大的威脅,準媽媽們應與醫師完整的諮商接種孕期疫苗,保護媽媽與寶寶。家中每一位護嬰心切的照顧者也應一起做好預防,共同保護台灣金孫。 少子超高齡 健康台灣有準備 台灣少子化危機持續惡化,2025年出生人口已跌破11萬,生育率不僅位居全球倒數第三,更令人憂心的是,台灣的新生兒死亡率已高於同樣面臨少子化壓力的日本與韓國,秉坤婦幼醫院院長許廣鑌指出,呼吸系統疾病名列新生兒死亡原因第三,其中RSV(呼吸道細胞融合病毒)更是全球嬰幼兒住院與死亡的主要原因之一。新生兒彌足珍貴的時代,如何預防RSV、降低新生兒的重症風險,已成為刻不容緩的公衛議題。 0至6個月新生兒染RSV住院風險最高,每4位就有1位住進加護病房 許廣鑌院長說明,「RSV在台灣全年均有案例,並分為A、B兩型交替或共同流行,且RSV可透過飛沫或接觸傳染,一人就可以傳三人,傳染力極強,近九成兩歲以下嬰兒都曾感染。此外,RSV不會因為感染過就終身免疫。」警惕的是,全台每年約1,000名嬰幼兒因感染RSV住院,而新生兒感染RSV住院率及住院時長分別為流感的16倍與1.4倍,死亡率更是流感的5倍。 許廣鑌院長特別強調,「0至6個月的新生兒是感染RSV最危險的族群,其中年紀越小或早產兒、具有慢性肺病、心臟疾病等疾病的寶寶,一旦感染更容易出現呼吸急促、喘鳴、胸部或肋間凹陷等嚴重症狀並引發重症。」許廣鑌院長也指出,新生兒一旦因RSV住院,輕則3至7天,重則可能長達20天,且在這個年齡層感染RSV住院案例中,每4位就有1位需要轉入加護病房。且RSV感染的影響並不隨出院而結束,1歲前曾感染RSV的嬰幼兒,到7歲時出現氣喘的比例是未感染者的10倍;長期追蹤更發現,18歲時罹患氣喘與反覆性喘鳴的機率也較高。 許廣鑌院長分享,目前RSV並無抗病毒藥物,僅能以支持性治療來緩解症狀,因此新生兒感染RSV後,不僅需要全家輪流照護、影響工作與生活,頻繁進出醫院也使家中長者面臨額外的感染風險。也提醒家中其他照顧者,如爺爺奶奶們也要注意做好預防,一起保護金孫健康。 孕期接種四大疫苗,可有效降低新生兒呼吸道感染與重症住院風險 台灣婦產科醫學會黃建霈秘書長解釋,「由於新生兒的免疫系統尚未發育完全,僅靠自身產生的抗體並不足以抵禦RSV等呼吸道病毒的侵襲。透過孕期接種疫苗,可讓媽媽的免疫系統產生保護性抗體,經由胎盤傳遞給胎兒,讓寶寶在出生前就先備妥防護力。」據統計顯示,孕期接種RSV疫苗可降低約七成新生兒出生後的感染風險,而百日咳、流感及新冠等孕期疫苗,皆可以降低媽媽與寶寶感染相關呼吸道疾病及重症的風險。 黃建霈秘書長同時指出,台灣的孕產婦及新生兒死亡率在OECD國家中排名偏後,政府推動的「健康台灣」計畫已將孕產婦、兒童列為重點照護族群。他強調兒童的健康照護應從胎兒階段就開始布局,孕期預防,更是培育健康下一代最重要的起點。 黃建霈秘書長建議準媽媽牢記「ICRT」孕期疫苗接種口訣:流感(Influenza)、新冠(Covid)、呼吸道細胞融合病毒(RSV)、百日咳(Tdap)。其中流感與新冠疫苗可在懷孕任何時期接種,百日咳與RSV疫苗則建議於懷孕第28至36週施打,中間至少間隔兩週,確保足夠的抗體能在分娩前透過胎盤傳遞給寶寶。除接種疫苗外,日常生活也應落實勤洗手、適時佩戴口罩等基本防護,盡量避免前往人多擁擠、空氣不流通的場所。 黃建霈秘書長也呼籲:「每一個孩子都彌足珍貴,尤其在少子女化的時代。準爸媽可在產檢時主動與醫師討論孕期疫苗的接種計畫,為寶寶的健康來超前部署。生得少,更要顧得好,孕期接種疫苗,是我們能給新生命最重要的第一份禮物。」
隨著氣溫下降,各種呼吸道病毒再度在社區中活躍起來,而流感疫情較往年提早升溫,加上呼吸道融合病毒、腺病毒、新冠等病毒持續流行,使得許多家長在孩子出現流鼻水、咳嗽時便提高了警覺。《優活健康網》特摘此篇分享呼吸道融合病毒(RSV)的症狀、警訊以及預防方法。
秋冬是呼吸道疾病的盛行季節,除了新冠病毒和流感外,呼吸道融合病毒(RSV)對於家中嬰兒的健康衝擊更是不容小覷。醫師警告,1歲以下的嬰幼兒若感染RSV,相對於流感的重症與死亡風險,可能分別激增16倍、5倍,未來罹患氣喘的風險還會增加3倍之多,因此應該盡力避免2歲前嬰幼兒的RSV感染。
秋季是呼吸道疾病高峰期,除了流感與肺炎鏈球菌外,呼吸道融合病毒(RSV)同樣不可忽視。RSV過去被稱為「嬰幼兒呼吸道殺手」,但台灣首度針對50歲以上RSV住院患者研究發現,高齡族群重症與死亡風險極高,平均每6人就有1人病逝,重症率近3倍於流感,顯示RSV對成人亦具備高度威脅。
34週早產兒蔡小妹,在一個月大時感染RSV,先是發燒、呼吸「咻咻」聲症狀,接著出現發紺 (嘴唇發紫)、呼吸窘迫症狀,緊急送醫插管維持呼吸,住進加護病房一個禮拜,家長心急如焚。 台灣出生率持續下探,早產兒比例10年內卻是成長了1.8%,為降低早產兒感染呼吸道融合病毒(RSV)後導致重症、插管與誘發氣喘的風險,中央健康保險署自2025年6月1日起正式擴大RSV單株抗體的健保給付範圍,從未滿33週擴增給付至「未滿36週」,也就是實際滿35週加6天的早產兒,預估5年內可照顧到大約4,300多名的早產兒,也讓台灣防疫政策正式接軌日本、韓國,全面提升早產兒RSV防護覆蓋率。 國內每10名新生兒就至少1名早產兒 每年約千名嬰幼兒因RSV住院 國內新生兒持續探底早產兒卻持續成長,根據國民健康署112年統計,台灣早產(<37週) 發生率為10.88%,早產兒的比例10年來成長了1.8%,相當於每10名新生兒就至少一名早產兒,如何讓這些得來不易的小生命健康長大是當務之急。台灣新生兒科醫學會理事長楊生湳醫師表示,在台灣每年約有1,000名嬰幼兒因感染RSV而住院。根據疾管署112年統計,2023年RSV確診人數較2022年增加近2倍(1.7倍),更是2021年的4倍(4.3倍)。早產兒一旦感染RSV,重症與住院的機率都比足月兒高,此次健保署擴增給付RSV單株抗體至未滿36週的早產兒,接軌日韓RSV預防政策,讓每位早產兒都能在健保的保護傘下安心長大。 RSV恐對早產兒釀四高危機,單株抗體是有效預防武器 健保擴增給付至未滿36週早產兒,推估114年約8600多名受惠 台灣早產兒基金會董事張弘洋醫師指出,RSV是導致早產兒急性下呼吸道感染的主要病毒之一,具高度傳染性與潛在重症風險,臨床上最常見的風險包含: 高感染率:45%早產兒曾感染過RSV 高重症風險:早產兒若在出生後3個月內感染RSV,住進加護病房的比率高達7成 高插管風險:早產兒若不慎感染RSV將近5成需要插管輔助呼吸 高誘發氣喘率:一歲前感染RSV的早產兒,未來五年內罹患氣喘的機率高出3倍,不僅影響當下健康,更可能種下呼吸道的長期病根 衛生福利部中央健康保險署署長石崇良表示,面對少子化及新生兒照護挑戰,健保署持續優化給付制度,此次擴大健保給付在強化早產兒的預防覆蓋率,也為每一個來之不易的生命提供更好的保護。而此項給付條件預估114年共能照顧到約8,600多名未滿36週早產兒預防RSV感染風險。據統計,兒童患者因感染RSV住院的醫療費用可能高達20萬台幣,早產兒基金會董事長張瑞幸醫師從照護經驗提出,早產兒自出生到出院後,由於需要長時間密切觀察照顧監測,造成家屬面臨極大的身心壓力。此次健保擴大給付,不僅是降低早產兒因感染需再返院的風險,也減輕更多早產兒家庭醫療經濟負擔及心理壓力。 RSV單株抗體健保擴大給付 (自2025年6月1日起) 原給付規定 擴大後給付規定 未滿33週早產兒 每月施打1劑,健保給付6劑 未滿33週早產兒 每月施打1劑,健保給付6劑 滿33週至未滿36週(滿35週加6天)早產兒 每個月施打1劑,健保給付3劑 其他給付規定:支氣管肺發育不全嬰兒與血液動力學上顯著之先天性心臟病童,維持每月施打1劑,健保給付最多6劑之規定。 出生後3~6個月是RSV預防黃金期,一歲以內早產兒應盡速回院施打 醫學會攜手基金會呼籲:「按月接種+追蹤」全面守護早產兒健康 台灣新生兒科醫學會秘書長林明志醫師指出,經臨床研究顯示,感染RSV住院案例多半發生在新生兒出生後3至6個月內,且33-35週早產兒出生後6個月內感染RSV住院時間可長達超過一週,為高風險的早產兒施打3至6個月的預防性單株抗體,可以有效降低感染RSV的住院率、住院天數以及需要使用呼吸器的機會。林明志醫師強調RSV並無專門的治療藥物,單株抗體是目前具多國實證的預防藥物,安全且針對高風險族群具有保護力,對胎齡32至35週早產兒,可降低80%的RSV相關住院風險。台灣新生兒科醫學會常務理事彭純芝醫師呼籲,符合健保給付條件未滿36週(滿35週加6天)的早產兒寶寶,若仍在一歲以內,應盡速回院接種RSV單株抗體。透過RSV單株抗體的按月接種時程,同時追蹤寶寶生長狀況,守護早產兒健康長大。 圖/台灣新生兒科醫學會理事長楊生湳(左)致贈感謝狀及T袖,感謝衛生福利部中央健康保險署署長石崇良(右)一起守護早產兒健康
春夏換季期間,最近有許多病毒在流行,包括流感、新冠肺炎,還有嬰幼兒需要特別警覺的呼吸道融合病毒。醫師指出,RSV透過飛沫與接觸傳播,對6個月至2歲的嬰幼兒威脅最大,但目前此病尚無特效藥,主要採症狀治療方式,包括保持呼吸道通暢、補充水分,提醒家長持續觀察病情。
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu