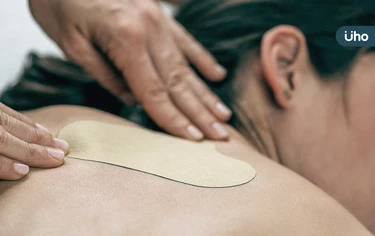
中醫三九貼的第1個「九」只剩最後幾天,錯過時機「冬病冬治」得再等1年。中醫師指出,冬至後次日起算的第1個九天,周期將在2025年12月30日結束,今年冬季氣溫起伏劇烈,過敏、氣喘與虛寒體質的人症狀容易加劇,把握「三九天」做穴位敷貼,是改善免疫調節、強化陽氣的關鍵時機,提醒有需要的人及時調理。
#氣喘
日前台北捷運台北車站及中山站發生隨機攻擊事件,27歲張姓嫌犯先在台北車站 M7、M8 出口投擲多顆煙霧彈,隨後逃往中山站,沿途持續投擲煙霧彈並持刀攻擊路人,引發民眾恐慌,不少人擔心煙霧彈對健康的影響。《優活健康網》摘錄台北市立聯合醫院醫師姜冠宇說明現場自保與自我照護原則。
9月開學季來臨,孩子經常出現鼻塞、流鼻涕或打噴嚏等情況,家長需要特別注意,又到了秋天過敏性鼻炎的好發季節。醫師提醒,台灣兒童過敏性鼻炎盛行率高居世界第一,造成孩子經常性的鼻塞、流鼻水、打噴嚏,影響患者的睡眠和生活品質,不僅可能影響學業表現、生長發育,還有併發感染疾病的風險,其中5~11歲正是過敏性鼻炎的好發年齡。
聲音沙啞粗糙、講話一直清喉嚨,小心說話方式不當導致聲帶受傷,讓嗓音異常。該如何治療及改善症狀,恢復正常嗓音?《優活健康網》特邀仁生復建科診所院長、復健科醫師陳渝仁撰文指出,嗓音異常也可能和疾病有關,例如肩頸緊繃、胃食道逆流、氣喘等,應就醫並透過腹式呼吸訓練,有助調整呼吸及聲音品質。
看到一隻蟑螂,代表周遭可能有一整群或上百隻的蟑螂?或許數量不甚正確,不過確實表示附近環境髒亂已成了小強的居住地,蟑螂是群居性昆蟲,喜歡聚集在黑暗、潮濕、有食物來源的地方,例如牆縫、廚櫃、排水孔後方。《優活健康網》特選此篇,清潔專家列出蟑螂最愛的「4大藏匿物」,看看你家是不是成了蟑螂庇護所?
三伏貼是基於中醫的「冬病夏治」原理,在一年中最熱的三伏天時節,將中藥材敷貼於特定穴位,透過藥材對這些穴位的刺激,達到治療和預防疾病的效果,適用於過敏性鼻炎、氣喘咳嗽等冬季常見疾病,究竟三伏貼真的有用嗎?三伏貼怎麼貼?有哪些副作用呢?本篇由中醫師解答。
春夏換季期間,最近有許多病毒在流行,包括流感、新冠肺炎,還有嬰幼兒需要特別警覺的呼吸道融合病毒。醫師指出,RSV透過飛沫與接觸傳播,對6個月至2歲的嬰幼兒威脅最大,但目前此病尚無特效藥,主要採症狀治療方式,包括保持呼吸道通暢、補充水分,提醒家長持續觀察病情。
春天是一年之中最適合排出體內廢物的季節,透過清除冬天累積的毒素並促進氣的循環,可以讓身體更健康更有活力。《優活健康網》特選此篇,日本藥劑師兼針灸師平地治美,介紹春季當令蔬菜「竹筍」是具有代表性排毒效果的食材,以及能妥善保存的方法。
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu