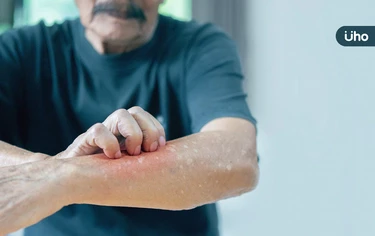
老人家常喊皮膚癢、好想抓,但又找不出原因怎麼辦?如果是慢性疾病患者,尤其要小心可能是「老年搔癢症」上身!《優活健康網》特摘此篇,皮膚科醫師指出,老年人、銀髮族經常感到全身皮膚發癢,紅斑及龜裂等皮膚問題頻現,這是因為高齡長者的皮膚保水功能下降、防禦力減弱所造成。
#老化
失眠是現代人的文明病,與睡眠呼吸中止症同為國人最常見的睡眠障礙問題前2名,但有研究指出,睡眠品質不佳可能加速大腦認知功能退化,進而提升失智症風險。根據全台首份「睡眠與失智白皮書」調查顯示,失眠合併睡眠呼吸中止症的失智風險,將較正常人提高3倍,若未即時篩檢,可能對後續健康及治療照護造成大影響。
2025 年65歲以上人口將達485萬人,占人口比例20.8%,超高齡社會倒數計時!然而, 台灣人平均卻有高達8年的不健康餘命,成為國家、社會與家庭重大負擔。其中「衰弱與肌少症」、「老化」、「癌症」、「失智」、「憂鬱症」等五大高齡健康潛在風險,成為迫在 眉睫的公共健康危機。這些健康問題若提早發現治療,能大幅減輕對個人和社會的影響。 台灣首場高齡健康產業博覽會由生策會、生策中心主辦,將於8月2日至4日在台北 世貿一館登場。本次博覽會匯集了多家指標醫療院所,展示如何運用最先進的AI技術、影像診斷和大數據分析,早期發現並治療高齡者的潛在疾病,降低走向失能臥床的風險。 以吞口水聲音判斷吞嚥力?10 秒鐘姿勢變換就能看出肌少症? 高齡者常見的健康問題之一是吞嚥困難,導致營養不良。日本近幾年提出的「口腔衰弱」概念,指出吞嚥困難等問題,會增加肌少症、衰弱、失智和跌倒臥床的風險。根據國健署資料,台灣大約每10位高齡者就有1位具有輕度以上的吞嚥障礙。成大醫院咀嚼吞嚥中心 開發全新APP,只要收錄吞嚥口水的聲音,就能判斷是否有吞嚥力衰退問題,準確率可達80%。此APP將在展會首度亮相,民眾可在展期3天至成大醫院攤位測試吞嚥功能。 至於肌少症牽涉到營養不足、活動力下降、疾病等問題。國健署統計,台灣65歲以上男性肌少症盛行率為23.6%,女性為18.6%。慈濟醫院首創以姿勢變化為肌肉健康指標,只要10秒鐘就能偵測出肌少症高風險族群,本次展會將開放民眾體驗。 限量 300 名額!透過檢測端粒長度,掌握老化密碼 「端粒」是染色體末端的DNA重複序列,可保護染色體,但會隨著複製而縮短,被推 測和細胞衰老有關,為細胞內的「生物時鐘」。通過檢測端粒長度,可了解身體老化程度並 制定抗老計畫。中醫大附醫在展會期間提供限量 300 個名額的免費端粒長度檢測,千萬不要錯過! 打破癌王魔咒!世界首創 AI 輔助偵測,揪出早期胰臟癌 胰臟癌因早期難發現且擴散快,5年存活率僅10%,被稱為「癌王」,是致死率最高的 癌症,也是國人第七大癌症死因。儘管在腫瘤小於 2 公分、未轉移時診斷,治癒率可達80%, 但40%的個案難以在此階段發現。一旦腫瘤大於 2 公分,治癒率降至不到 20%。台大醫院結 合 AI 大數據技術,開發世界首創的 AI 胰臟癌輔助偵測系統,可辨認小於 1 公分的腫瘤,約 1分鐘完成判讀,正確率超過 90%。台大醫院將在 8 月 3 日上午 11 點與 8 月 4 日下午 3 點在展 場舉辦與癌症預防有關的講座。 AI 技術助力,提升帕金森氏症和失智症早期診斷率 據估計,65歲以上人口中約 15%受到帕金森氏症影響,但早期發展緩慢,影像變化微 小且缺乏明顯病灶,使早期診斷準確率僅53%,對藥物治療反應不佳者更降至 26%。長庚醫 院利用AI技術分析磁共振影像,診斷準確率達 90%,大幅降低誤診率。長庚醫院將於 8 月 3 日下午 2 點 30 分在展場舉辦「AI 智能診斷,精準守護腦健康」講座。 台灣流行病學研究顯示,約 7.99%的 65 歲以上老人受失智症影響,患者總數超過 35 萬 人。失智症一旦出現明顯症狀,通常已進入不可逆階段。臺北醫學大學研究發現,通過步態、 語調、眼動等細微行為指標,結合頸動脈超音波與腦部造影 AI 分析,可精準檢測極早期失智 症,達到預防或逆轉的效果。雙和醫院失智症中心致力於預防極早期失智症的研究,除藥物 治療外,還提升病患日常生活的獨立性和生活品質。 失智症患者家屬經常找不到相關衛教資源,面臨資訊不足和照護壓力。亞東醫院與遠 傳電信合作,開發失智 Open AI 人工智慧站,提供即時問答,協助解答長照相關諮詢需求, 宛如 24 小時待命的隨身失智症照護幫手,有需求的民眾可至展場體驗。 中老年憂鬱症讓失智風險大增!iTBS 療法可改善大腦活性 憂鬱症已成為全球重要的健康議題,世界衛生組織估計,到 2030 年,憂鬱症將成為導致人 類失能的首要疾病。對中老年人來說,憂鬱症不僅影響認知功能,降低生活品質,增加自殺 風險和過度用藥,還是罹患阿茲海默症的重要危險因子。除了藥物治療,近年來興起的腦刺 激療法通過刺激和活化相關腦區,有效緩解憂鬱症狀。臺北榮總精神醫學部首次發現「間歇 性叢集型陣發刺激 (iTBS)」對高齡憂鬱效果顯著,可大幅改善腦部活性。
48歲的李小姐忙於工作,多年以來時常頭痛,吃止痛藥但效果不好,經過記錄觀察,她最常痛在頭頂與兩側,且疼痛不定時出現,在月經或太疲勞時特別嚴重,苦不堪言。衛福部彰化醫院中醫師張煒東表示,李小姐屬於機能退化型頭痛,這通常是提醒患者「身體已經不年輕」的警訊。
攝護腺肥大治療在醫學技術進步下已有相當多的治療方式,因不少病患對有些藥物的副作用無法接受,加上有些傳統手術可能產生逆行性射精、傷口癒合需較長時間等副作用,因此發展出新型微創攝護腺拉開術,在藥物與傳統手術之間多了新的治療選項,以避免傳統手術的副作用。 攝護腺肥大是男性隨著年紀增長會有的症狀,主要與老化和男性荷爾蒙的變化有關,攝護腺肥大最困擾病人的便是排尿困難。天主教耕莘醫院泌尿外科主任姜秉均醫師說明,攝護腺位於膀胱出口的位置,而尿道像隧道一樣從攝護腺中間穿過,隨著攝護腺變大將導致膀胱的尿路阻塞,變得需要費力才能擠出尿液造成排尿困難,甚至出現膀胱不穩定的情況:例如急尿、夜尿、頻尿等症狀。 排尿障礙拖延太久當心膀胱永久失能 膀胱需要長期反覆用力、放鬆的幫浦作用才能將內部的尿液擠出,當膀胱出口阻塞發生,需要費力才能排尿,久了就會讓膀胱內部壓力增大,出現膀胱缺血、膀胱過動症、流速減慢或者是膀胱無力情形,而膀胱失能一旦走到晚期,通常是不可逆的,因此解決攝護腺肥大的問題也是保護膀胱的最大關鍵。 在攝護腺肥大的治療上,姜秉均醫師表示,初步會以藥物改善膀胱出口阻塞來幫助排尿順暢,但若藥物已沒有效果,或者是病患無法接受藥物的副作用如暈眩、鼻塞,姿態性低血壓,逆行性射精,甚至是性慾減退等症狀,就會建議病患手術治療。隨著醫療技術進步,為了減少攝護腺肥大手術治療後的副作用,新型微創攝護腺拉開術因應而生。新型微創攝護腺拉開術在美國已執行超過10 年,也是美國泌尿科攝護腺肥大指引建議攝護腺肥大治療選項,故其安全及有效性有目共睹。 新型微創攝護腺拉開術傷口小復原快,2周幾乎可恢復正常生活 姜秉均主任說明,傳統不論是雷射汽化或是電燒方式,都是破壞性較高的手術,因此會傷到粘膜組織而讓刺激性的症狀較明顯,也容易出血感染,需要較長的復原時間。目前有一種新型微創攝護腺拉開術,主要是透過拉開攝護腺的方式,將肥大組織拉開釘在適當位置,透過像拉開窗簾的原理,打開阻塞的尿道,使病人排尿順暢;由於破壞性低、出血量也少,降低手術風險,也幾乎不用住院,部分患者術後甚至可以不用放尿管。傳統手術大約需要3~6個月,被破壞的尿道黏膜才會長回覆蓋住傷口,新型微創攝護腺拉開術約2週就幾乎恢復正常生活。 姜秉均醫師也解釋,傳統像是刮除術這類破壞性較高的手術,恢復期至少要3~6個月,術後排出一些組織受傷的血液都是自然現象,如有血塊或是痂皮組織阻塞尿路影響排尿,甚至是發燒情形,就要盡快回診檢查。術後除了要注意多喝水,更要避免攝取酸、辣、太鹹、柑橘類、含有鉀離子較高等刺激性食物,新型微創攝護腺拉開術由於傷口小,除了一樣要注意多喝水的部分,無特殊飲食禁忌,影響生活層面也較小。 最後姜秉均醫師提醒不論任何的攝護腺手術,2週內都要注意短時間內避免久坐、性行為或劇烈運動,也應避免長途騎車、騎腳踏車。術後一個月內也建議複診評估。
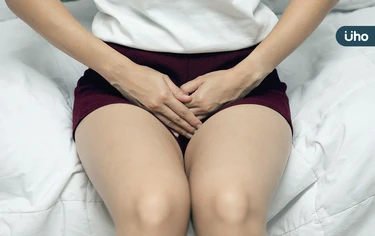
尿失禁、夜尿、頻尿等泌尿道困擾,不只是老年人的專利!調查指出,40歲以上國人竟超過半數,意即每2人就1人有泌尿道問題,其中以夜尿及漏尿最常見,但卻有四分之一民眾有相關症狀而不自知。泌尿科醫師警告,漏尿並非正常老化症狀,更可能是身體的疾病警訊,更提醒簡單預防2招,從年輕時就開始做起。
曾經遇過一位80歲的女士,被家屬送到急診的時候,已經不會動、不會講話。衛福部桃園醫院神經內科醫師王韋翔表示,經過檢查評估,病人屬於較嚴重巴金森病,只是過去的症狀一直被家屬認為是單純老化,而沒有就醫檢查。
近日電影圈最震撼的消息,莫過於曾被《紐約時報》盛讚為「台灣最偉大電影人」國際名導侯孝賢因罹患阿茲海默症而失智,不得已宣告退休,《刺客聶隱娘》恐成最後執導作品。很多民眾常會以為人老了就會失智,而錯過早期就醫的重要性,事實上失智症是一種疾病,而不是正常的老化。《優活健康網》特整理以下10個警訊,教您如何分辨正常老化與失智症的不同。
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu