電子圍籬取消了嗎?別弄錯了!中央流行疫情指揮中心宣布,自5月8日起,隔離新制取消電子圍籬只針對與確診者「密切接觸」之被匡列居家隔離者。而居家照護確診者、居家檢疫者這2類人,仍受電子圍籬管制。以下是《優活健康網》6大QA整理:
#新冠肺炎
2020新冠肺炎爆發以來,劇烈衝擊了人類生活方式,經歷兩年多的疫情折磨,許多國家在疫苗施打率提升後,逐步邁向「與病毒共存」的新防疫模式。但這代表疫情已來到盡頭嗎?不,新冠病毒仍不斷變異,隨時可能再度肆虐於世界上任何一個國家,如何評估後疫苗後的疫情發展?《疫苗商戰》分享謹慎而長遠的觀點,提醒人類與病毒這場戰爭,仍處於進行式,個人利益與集體福祉,必要時須有所取捨。以下為原書摘文:
施打疫苗會引發耳鳴嗎?疫苗到底該不該打?一位58歲男性在打完新冠肺炎疫苗後,因出現不良反應而求診,主要症狀包括突然覺得耳朵嗡嗡、嘰嘰叫的耳鳴症狀。 另有一位63歲男性更出現頭暈、頭痛、脹痛、失眠的症狀,且耳鳴伴隨聽力下降現象,檢查後確認輕度突發性耳聾,且排除為中耳發炎或是外傷造成,因此懷疑不良反應與施打疫苗有關。雖用藥治療2周後,原本頭暈與脹的症狀改善許多,但耳鳴與聽力喪失的症狀只改善一半,目前仍持續治療。
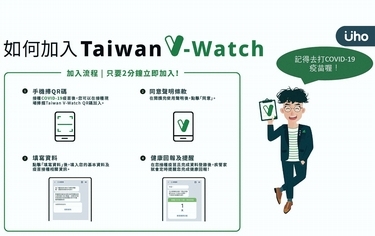
台灣近日開放6到11歲兒童施打新冠疫苗,為加強追蹤兒童及青少年在接種疫苗後,可能產生常見不良反應,中央流行疫情指揮中心自5月3日起,推出「Taiwan V-Watch 疫苗接種 - 健康回報」,並將18歲以下的兒童及青少年納入追蹤監測對象;爸媽皆可透過手機疾管家申請,代為填寫接種後健康回報,可幫助了解常見疫苗副作用的發生概況,並提供及時就醫提醒。
新冠疫苗可以與其它肺炎疫苗一起接種嗎?根據美國研究指出,65歲以上民眾若接種肺炎鏈球菌疫苗,可降低感染新冠肺炎的死亡重症風險約3成!
因應COVID-19新型冠狀病毒疾病疫情防疫需求,食藥署於4月17日邀請國內臨床醫學、小兒醫學、感染醫學等領域專家召開專家會議,討論是否同意核准莫德納疫苗適用於6至11歲兒童的主動免疫接種,以預防COVID-19。
台灣本土疫情急速攀升,單日確診人數突破2萬大關!中央流行疫情指揮中心指揮官陳時中今日宣布,「入境居家檢疫」天數自5月9日起放寬,從原本的10天居檢+4天自主管理,縮短為7天居檢+7天自主管理。未來更可能降低匡列強度與限制,走上「與病毒共存」道路。
台灣疫情單日確診數「本周出現破萬」!中央流行疫情指揮中心指揮官陳時中坦言,近日疫情升溫,中重症案例已累積上百例。雖家用快篩試劑實名制已於今(28日)上路,但仍有民眾擔心一旦採檢確診,必須面對隔離等諸多不便,影響自己與家人的生活或工作,而不願意配合疫調及採檢。不過感染科醫師呼籲,民眾若確診,應趕緊把握開始出現症狀的黃金前5天來治療,才能避免轉重症風險。
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu