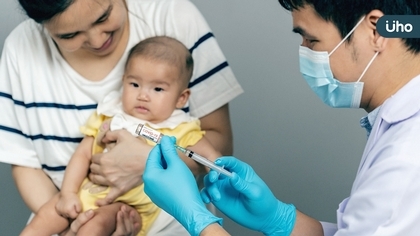
百日咳初期症狀容易讓人誤認感冒,患者經常罹病不自知,無形間恐成為社區內傳染黑數。中國醫藥大學附設醫院婦產部何銘主治醫師表示,成人罹患百日咳的生命威脅較低,但免疫力尚未健全的嬰幼兒一旦罹病,有高危險演變成重症,還可能導致死亡。為了避免新生兒暴露於百日咳感染風險中,建議孕婦在懷孕28至37周接種百日咳疫苗,以利傳輸抗體給胎兒,讓孩子提早擁有保護力。此外,家中成員與照護者也建議同步接種,透過「包覆策略」替新生兒築起安全的居住環境。 百日咳難確診、社區恐藏黑數 實際病患人數恐是確診人數的10倍以上 何銘醫師表示,百日咳擴散力比新冠肺炎還高,1名病患約能傳染給15至16人,但要確定病患感染有一定難度,百日咳初期症狀不明顯很難與感冒區別,醫生必須在強烈懷疑有十足證據下,才會採檢確認,因此能合理猜測社區存在未確診病患。 何銘醫師進一步說明,百日咳在初期傳染力最強,但症狀卻與感冒非常類似,容易被患者忽略,因此,在患者沒有隔離,且多數民眾沒有施打疫苗的背景下,百日咳容易被廣泛擴散。根據世界衛生組織(WHO)2018年統計,全球約有150萬百日咳確診病患,但根據流行病學推算,百日咳病患應該有1700萬人,估計台灣流行狀態也很類似。 百日咳初期傳染力最強 嬰幼兒重症率高有1%至2%死亡風險 何銘醫師說明,感染百日咳病程可分成三期,剛開始為黏膜期約1至2周,症狀大多是打噴嚏與流鼻水等,但傳染力最強,接著會步入咳嗽期,病人會劇烈咳嗽1至2個月,嚴重時咳嗽聲會很像哮喘,最後則是恢復期,病人症狀開始漸漸減輕至痊癒,一般成人重症風險不高,但對於嬰幼兒卻是嚴重生命威脅。 何銘醫師強調,嬰兒剛出生2個月內,身體不具備任何百日咳抵抗能力,就算出生滿2個月開始接種第一劑百日咳疫苗,產生抗體也不足以對抗百日咳,一旦嬰幼兒感染百日咳,有很高風險引起肺炎或腦部病變,住院率高達6成,如果不能穩定控制百日咳,還會有死亡的風險。 母親打疫苗可給予胎兒抗體 周邊大人打疫苗形成防疫高牆 隨著新冠肺炎發展,民眾開始瞭解疫苗抗體會隨時間降低,何銘醫師提醒,百日咳疫苗效力約10年,因此絕大多數成人都不具有百日咳保護力,一旦接觸到病源,感染與傳染風險就非常高。為了保護孩子,家中成員與照護者都建議接種一劑百日咳疫苗。也建議孕婦在懷孕28至37周接種百日咳疫苗,藉由胎盤直接給予胎兒,讓孩子剛出生時,就能擁有對抗百日咳能力,並且在出生滿2、4、6、18個月與年滿5歲時,各接種一劑百日咳疫苗,以利不間斷的維持百日咳疫苗保護力。
#孕婦
從懷孕初期開始,乳房會明顯變大,目的是為了讓寶寶有足夠的母奶可以喝,但變大的同時,可能伴隨著脹痛感,及乳暈變黑等問題。另外,乳房還會分泌過多的油脂,讓孕媽咪覺得不舒服,醫師提醒,只要適度清潔就好,若是刻意清洗,反而會失去這道防護牆。
女性懷孕期間免疫力會降低,罹患傳染病風險提高,一旦孕婦發生流感重症,胎兒就可能受傷害,最嚴重恐導致流產,因此準媽媽施打流感疫苗就顯得格外重要;另一方面,在懷孕28至36週時,孕婦接種百日咳疫苗,能讓孩子在出生前,先獲得抗體預防疾病,可及早守護家中寶貝健康。 免疫負債來襲環境下 流感疫苗是保護母親與孩子的重要武器之一 台北長庚紀念醫院婦產科系主任、同時也是台灣周產期醫學會理事長洪泰和醫師指出,在新冠肺炎防範管控下,同時也阻擋傳染病在社區擴散,尤其台灣已兩年沒有發生流感盛行,讓醫學界開始擔心「免疫負債」發生。因當免疫系統沒有適當刺激,身體的流感抗體會隨著時間慢慢減退,如果流感疫情重新燃起,許多人體內已經沒有免疫抗體,不論感染率與重症風險都會大幅提升。 洪泰和醫師提醒孕婦施打流感疫苗的重要,由於胎兒有一半基因來自父親,對母親身體而言,胎兒就像「外來物」一般,免疫系統有可能主動攻擊,因此在保護胎兒前提下,母體在懷孕期間會降低免疫力,確保胎兒能順利成長,但是免疫力調整後,卻提高病菌入侵風險,讓孕婦更容易罹患感冒或流感等傳染病。部分家長會擔心施打疫苗會傷害胎兒,但事實上接種疫苗才能保護孩子!因孕婦一旦罹患流感很容易引起重症,胎兒還可能因為處於血氧不足或發燒高溫的環境中,導致心臟、腦部、心肺功能發展受到衝擊。 洪泰和醫師提到,每年10月公費流感疫苗開打,孕婦與65歲以上長者相同,都會第一階段開放對象中,就希望保護懷孕女性,能在流感季期間降低感染與重症風險;同時洪泰和醫師也說,保護胎兒不僅流感疫苗,百日咳疫苗也是重中之重,孕婦接種百日咳疫苗後,產生抗體能直接提供孩子,出生後來保護自己。 百日咳是新生兒健康嚴重威脅 母親打疫苗可給孩子提前保護 洪泰和醫師也呼籲,百日咳對新生兒是很嚴重健康威脅,除了劇烈咳嗽外,也可能導致缺氧發紺,再嚴重恐怕引起腦病變甚至死亡,雖然新生兒在出生滿2個月時,會注射第一劑百日咳疫苗,但是接種疫苗前,如果沒有從母親體內獲得抗體,就會有2個月的「空窗期」,孩子對百日咳桿菌幾乎沒有抵抗力。 洪泰和醫師解釋,孕婦在28至36週時,接種百日咳疫苗,身體所產生抗體能直接藉給予胎兒,讓孩子在剛出生時就有抵抗百日咳能力,如果母親沒有先打疫苗,讓嬰兒出生滿2個月後,才接種首劑百日咳疫苗,孩子會至少有2個月,體內沒有抗體能預防百日咳,一旦身邊大人感染就可能跟著發病。 大人實施善用疫苗「包覆政策」 築起免疫高牆保護孩子 洪泰和醫師也說,除了孕婦能在生產前,先打百日咳疫苗保護孩子外,小孩旁邊一起生活的大人,也最好一同接種百日咳疫苗,由於百日咳疫苗效力僅能維持5到10年,雖然大部分成人在小時候曾打疫苗,但抗體到了成年都已消失,只要不小心接觸到病原,就很有可能把百日咳帶回家傳染給家中嬰兒。 洪泰和醫師提醒,不論流感與百日咳,對胎兒與新生兒來說,都是健康嚴重威脅,如果母親與身邊成人能用疫苗實施「包覆政策」,讓大人們形成一圈高牆,將病菌擋在孩子生活環境外,就能降低流感與百日咳的健康威脅,大人們能夠善用疫苗,並且有良好衛生習慣,不但保護自己,也能讓孩子健康快樂長大。 (圖/台北長庚紀念醫院婦產科系主任 洪泰和醫師)
出國遊玩囉!好不容易有額外的連假,媽媽們可以出國散散心,也能增進親子或是夫妻之間的感情,但孕媽咪心裡難免有疑慮,挺著一個大肚子,這樣出國安全嗎?
許多孕婦會被告知,在懷孕時要儘量避免吃生食,主因不只是怕寄生蟲問題,還為了避免感染李斯特菌。究竟,李斯特菌有哪些症狀?潛伏期又有多久?對孕婦及寶寶會產生哪些影響?《優活健康網》特邀請林口長庚醫院新生兒科醫師吳妤廷為民眾解惑,本文同步經林口長庚醫院內科部副部長朱世明審閱。
孕婦圓圓的肚子,在外人眼裡看起來好可愛,尤其是裡面還有個小生命,更是讓外人對孕肚感到好奇,忍不住想伸手摸摸渾圓的肚皮。但……這真的是恰當的舉動嗎?
近年由於政府與醫療機構大力推廣,母乳對新生兒好處深植人心,但也成為許多產婦心理負擔。任職於禾馨婦產科的烏烏醫師在《好孕,做自己》就想給媽媽與親屬們,關於哺乳的正確觀念:影響孩子的健康因素有很多,不需過度神化母乳功效,首先必須尊重母親的身體狀況和意願,無論是奶水太少或發炎劇痛都不該被勉強。以下為原書摘文:
女性從懷孕一直到生產後,就是一連串與疼痛共存的日子,若自己和親友都能更加掌握相關常識,就能提前作好準備。任職於禾馨婦產科的烏烏醫師在《好孕,做自己》中,說明產後生理狀態,提醒讀者,每個人體質不同,所面對狀況也不一樣,不必以他人經驗為師。以下為原書摘文:
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu