「媽媽,我的耳朵壞掉了,幫我修理!」一名6歲男童近期感冒痊癒後,性格卻明顯改變,不僅頻繁拍打耳朵,看電視、講電話的音量也越調越大,情緒變得暴躁易怒。家長原以為孩子只是鬧脾氣,就醫後才發現,原來是感冒後併發中耳積水,導致聽力受到影響。
#感冒
台灣新冠疫情進入第5年,隨著病毒持續變異,已逐漸轉為地區性流行趨勢,但再感染風險亦隨之升高。專家指出,2025年重症病例數已突破千例,且依據美國疾病管制與預防中心(CDC)研究顯示,疫情呈現週期性變動,國人需特別留意夏季可能出現的流行高峰。呼籲民眾一旦出現疑似新冠肺炎症狀應盡早快篩,並把握發病後5日內的治療黃金期,以降低重症與死亡風險。
3~4月氣溫時冷時熱,加上即將到來的春季連假期間,掃墓與出遊人潮聚集,以及作息轉換所帶來的身體負擔,皆可能使免疫力在短時間內下降。根據疾管署監測資料顯示,國際呼吸道傳染病疫情持續,2026年光是3月1~7日類流感門診,就診人次達82,187人次,而2025年3月16~22日的類流感就診人次更是突破10萬人次。醫師提醒民眾需多加留意。
近日氣溫驟降,加上空氣品質不穩定,隨著呼吸道防禦力下降,容易增加感冒、肺結核、肺炎等呼吸道疾病風險。醫師表示,低溫與空污(PM2.5)是冬季的健康殺手,尤其是長輩與慢性肺病病人,若將肺炎或肺結核誤認為普通感冒,恐延誤治療導致住院,甚至出現生命危險。
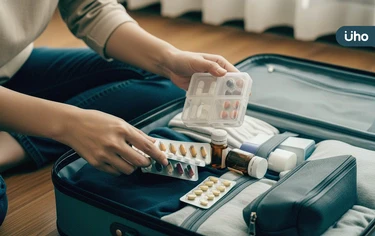
寒假到來,正值旅行旺季,但旅途中若出現身體不適,不僅可能延誤行程,也容易掃興。藥師提醒,旅客可提前準備個人藥品,善用6點基本用藥原則,以便及時應對。最好在出發前1~2週,攜帶個人用藥清單諮詢藥師,並依據旅遊地點、天數及自身健康狀況準備所需藥品,確認服用劑量、方式及注意事項。
秋冬又是流感的大流行時期,無論是耳鼻喉科還是家醫科,或是小兒科的診間中,都擠滿了為了流感來看醫生的病人,很多人都會問流感跟一般感冒到底有什麼差別?要怎麼分辨?《優活健康網》特選此篇,耳鼻喉科醫師提醒,流感跟感冒可透過「5症狀差異」來自行判斷,尤其流感更容易伴隨肌肉痠痛、高燒。
人的一生中,約有三分之一的時間是在睡眠中度過,睡眠品質決定著生活品質,是生命中不可或缺的基本要素,是維持人類健康的基石,當睡眠受干擾,個體功能將無法有效運作,因此,坊間出現許多影響睡眠的迷思,像是該穿什麼衣服睡?還是學外國人裸睡?要不要帶帽子睡覺?穿襪子睡好嗎?穿著胸罩睡覺,是不是會得到癌症?《優活健康網》特選此篇一次解答。
冬天是感冒的高峰期,常見症狀包括喉嚨痛、流鼻水與鼻塞等。不少人在感冒時,會以為多補充維他命C、鋅離子或維他命D等保健品,就能加速康復,但事實並非如此。醫師指出,在感冒與流感流行的季節,做好基本防護並建立良好的生活習慣,比起過度依賴保健品,其實更為有效。
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu