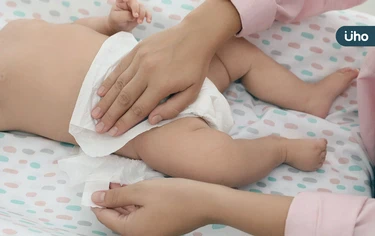
現代人生育率低,每個孩子都是家中最珍貴的寶貝。父母最大的心願,就是希望孩子能健健康康地長大,不過,在替寶貝換尿布時,千萬別忽略髖關節附近出現輕微「咔嗒」聲響,這很可能是髖關節脫臼的徵兆。如果能儘早發現及治療,就不必面臨到手術治療,甚至造成終生跛行的遺憾,別讓小朋友輸在起跑點上。
#髖關節
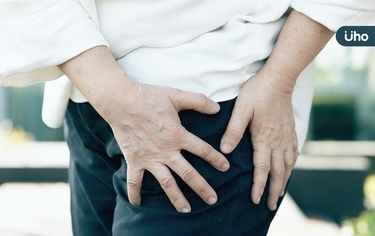
80歲的奶奶被推進急診室,嘴裡直喊痛;經詢問,是在家中不慎滑倒,導致右邊髖關節骨折。醫師以X光檢查並詢問後發現,原來奶奶左邊的髖關節在去年就已經骨折過一次,當時只打了三根鋼釘固定,並沒有做過骨質疏鬆症的檢查,也沒治療骨鬆,以至於不到一年時間,右邊髖關節又因為跌倒而骨折,且情況比左邊的更為嚴重,而必須置換半人工髖關節。 接手的中國醫藥大學附設醫院骨科部主治醫師何宗祐醫師提及奶奶時感嘆地說:「如果一年前的骨折手術,能立即進行骨質疏鬆檢查,開始密集使用能促進骨質生成的藥物,第二次跌倒後的骨折情況可能就不會那麼嚴重,或許只要擦擦藥就好。」 不要輕忽骨鬆性骨折的嚴重性 何宗祐醫師提醒,骨鬆高危險族群以年長者、女性、體重過輕、抽菸、喝酒等居多,但多數民眾並未警覺骨鬆的嚴重性。事實上,一旦造成骨鬆性骨折,一年後再發的機率相當高,「且發生第二次骨折後,死亡風險更高。」尤其是髖關節骨折,一年內的死亡率可以高達22%,因為臥床時間長,所衍生的併發症也多,「若要預防骨鬆性骨折,骨鬆治療可以算是最低成本、療效很好的方式。」他提醒,骨鬆初期症狀難以自覺,最好的自我判斷方式是發現有駝背、變矮、且有骨頭疼痛時,就儘早進行檢查。 中國醫藥大學附設醫院提供最新型的DXA骨質密度檢測儀及專業的骨科醫療團隊。目前檢測骨鬆最準確的工具就是DXA,不僅檢測速度快、也不會疼痛,建議高風險族群都要接受完整檢查,以預防日後因骨鬆性骨折發生而造成憾事。 藥物選擇性多,挑選適合最重要 藥物是除了運動、飲食外最有效的治療方式,何宗祐醫師解釋,我們的骨頭定期會新陳代謝,舊骨頭被吸收、新骨頭會長出來,而骨鬆治療藥物就是以此概念設計,包括減少骨質流失,以及能促進骨質生長類的藥物。其中減少骨質流失藥物對於沒有急迫性的病患較適合,可慢慢拉回骨密度,但對於DXA檢測T-score遠小於負2.5,或接受過減少骨質流失藥物治療卻仍發生骨鬆性骨折的患者,就建議要優先使用能促進骨質生長的藥物。 何宗祐醫師表示,目前骨鬆治療指引是讓有骨折風險的病患,或者已經發生過骨折的嚴重型骨鬆患者,先使用一年的促進骨頭生長藥物,再接續使用減少骨質流失的藥物,「這對於曾發生過骨鬆性骨折的脊椎手術很有效,臨床可見促進骨質生長的藥物可讓手術後所裝的釘子能抓得很牢,讓骨頭也長得很好。」他指出,先使用促進骨質生成的藥物治療一年,再轉換為減少骨質流失藥物,可以抵過單純只使用減少骨質流失藥物必須花上七八年才能有的效果。 當然,除了藥物治療外,也呼籲病患必須輔以改善生活飲食、增加鈣質攝取,並補充維生素D3或曬太陽,且要適度進行負重運動,居家布置無障礙環境,才能遠離骨鬆性骨折發生的風險。 (圖/中國醫藥大學附設醫院骨科部主治醫師何宗祐)
34歲黃小姐,懷孕6個月時發現左邊髖關節有疼痛感,本來以為是懷孕體重變重的關係,沒想到症狀越來越嚴重,走路開始感覺到一跛一跛的,在小孩快要出生時已經痛到舉步為艱,在家不是坐著就是躺著。黃小姐生下寶寶後立即安排至醫院檢查,X光檢查發現是左側「髖關節壞死」,進行「微創正前開髖關節置換手術」後,疼痛和長短腳都消失了。
八旬阿嬤因為骨折而送進急診室,看起來非常疼痛,細問之下原來阿嬤凌晨起床上廁所,因為地板滑不小心摔了一跤,就造成嚴重的髖關節骨折。醫師緊急安排手術把阿嬤骨折的部位固定後,趕緊進行骨密度檢測,發現是因骨質疏鬆症才讓阿嬤輕輕一摔就這麼嚴重! 發生骨鬆性骨折,後果通常相當嚴重 馬偕紀念醫院骨科部資深主治醫師柳宗廷感慨,在醫院幾乎每個月都會有將近50名類似的患者前來急診求助,95%出現髖關節骨折的,經檢查都有骨質疏鬆的問題。「髖關節骨折真的極度疼痛,連躺著都無法翻身,一定得先開刀,不然就只能躺在床上不能動。若長期臥床就容易出現如肺炎、泌尿道感染、褥瘡等併發症。」不僅病患痛苦,照顧的家人也不輕鬆。 他指出,髖關節骨折發生後,一年的致死率高達22%,等於有五分之一的人會在一年內死亡,「骨鬆平常可能不痛不癢,一旦發生骨折就非常嚴重。」而且,骨鬆性骨折發生後,有將近一半的人會再次骨折,且二次骨折的死亡率更高,實在不能掉以輕心。 放著骨鬆不治療,再次發生骨折機率高 骨鬆性骨折特別容易發生在脊椎、髖關節、手腕及肋骨等部位,只要是大於65歲的男性及停經後的女性都要有所警覺。柳宗廷醫師說,骨鬆有幾個可以判斷的徵兆,像是經常會喊腰痠背痛,或者身高有越來越矮、駝背越來越嚴重的狀況等,都有可能是壓迫性骨折的徵兆。「此外,如果只是因為低衝擊力的傷害就產生骨折,例如由站立的姿勢跌倒,那就能判斷必定是骨鬆性骨折。」 發生骨鬆性骨折後,臨床除了治療骨折外,也會進行DXA骨密度檢測。若確定骨密度小於負2.5、又是髖關節、脊椎骨折的長輩,就須同時接受骨鬆治療,「骨鬆治療的方式很多,絕大部分都有健保給付,不用擔心。如果放著骨鬆問題不治療,不僅骨折後的復健困難,也可能再次發生骨折。」 骨鬆治療不能中斷,否則等於前功盡棄 目前治療骨鬆的藥物可區分為減少骨質流失及促進骨質生成兩大類,這兩類藥物就是開源(促進骨質生成)與節流(減少骨質流失)的概念,「開源比節流更為重要!」柳宗廷醫師提及,根據2020美國臨床內分泌醫學會骨質疏鬆治療指引建議,對於骨密度小於負3、接受過骨鬆藥物治療仍發生骨折、有兩處骨折或兩次骨折的極高風險患者,建議優先使用促進骨質生成的藥物,能減少再次骨折的發生機率。 他也提醒,治療骨鬆前,患者應與醫師討論並評估用藥方式,選擇最適當的藥物並堅持用藥,「一旦接受骨鬆藥物治療就不能自行中斷,若要中斷治療請務必先跟醫師討論,因為一旦中斷很可能會讓治療前功盡棄,因此務必定期回診持續治療,以降低再次發生骨折的風險。」 (圖/馬偕紀念醫院骨科部資深主治醫師 柳宗廷醫師)
走路痛、關節痛的民眾要注意!髖關節是骨盆與大腿相接的關節,也是人類站立、步行或日常活動最重要的部位,醫師表示除因脫臼或骨折外,若產生劇烈的疼痛可能與「髖關節病變」有關,但只要進行關節置換手術就可好轉,大家平常也要注意生活習慣。
一名70歲老婦某日洗澡後,因地板濕滑加上步態不穩,不小心跌坐在地,臀部疼痛難耐且無法行走,緊急送醫後,X光檢查診斷為髖部骨折,因骨折位移嚴重,緊急安排病人接受半人工髖關節置換。而後轉診骨科檢查發現,婦人患有骨質疏鬆症,醫師建議遵守4大要點,以加強骨密度、和骨鬆持續惡化。
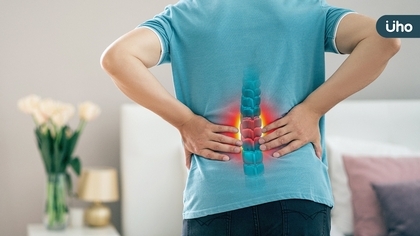
「台灣已步入高齡化社會,估計2025年70歲以上人口數將達300萬人,這群人都有可能是骨質疏鬆症的高風險族群!」臺中榮民總醫院骨科部主治醫師石承民指出,骨鬆是老年疾病,初期幾乎沒有症狀,容易令人失去警覺,往往都是在不小心跌倒或搬重物時出現低創傷性骨折,才知道骨鬆情況已經很嚴重。 七旬阿嬤反覆骨折,根本問題為骨鬆! 骨鬆性骨折最常發生在脊椎、髖關節及手腕的橈骨部位,一旦發生骨折,再次骨折的機率就非常高。有一名七旬阿嬤坐輪椅來到石承民的診間,無法行走且一動就痛。「是很典型的脊椎骨折,骨密度為-4.7,骨鬆相當嚴重。」在替她進行灌骨水泥手術後,阿嬤就開心地說不痛了。 孰料,兩周後在門診又見到阿嬤,還是喊著痛。「結果是脊椎的其他節又斷了!」再次接受手術後,沒隔多久脊椎其他部位又再次骨折,「患者在兩個月內,前後住院了三次,相當辛苦。」石承民說,發生骨鬆性骨折後,無論是灌骨水泥或打上骨釘,都是亡羊補牢,因為根本的問題在於骨質疏鬆。儘管已經在第一次骨折時就已經替阿嬤進行骨質疏鬆的藥物治療,無奈藥物的效果需要一段時間的累積才能見到療效。 預防骨鬆性骨折要「保密防跌」,高風險提早用藥才實在 骨鬆性骨折的危險除了可能出現反覆性骨折外,若發生在髖關節,死亡率很高;且骨折後活動力降低,即使手術也需要長時間的復健過程,對年老病患而言,要順利復原很不容易。 石承民表示,骨鬆是需要被重視的,若要預防骨鬆性骨折的發生,就要「保密防跌」。「保密」指的是保持好的骨質密度,需要有正確的飲食及運動型態,要補充鈣質與維生素D、攝取足夠蛋白質、曬太陽等,必要時需有藥物及時介入;「防跌」則是要塑造安全的居家及生活環境,避免跌倒。 極高骨折風險病患建議先接受促進骨質生成藥物治療 目前的骨鬆藥物分為「減少骨質流失」及「促進骨質生成」兩大類,醫師會評估骨鬆性骨折的風險程度建議患者是否該接受藥物治療,「骨鬆用藥的成果往往在一、兩年後才能見到,因此醫囑遵從性要更高,才能降低骨鬆性骨折的風險。」他建議,若是骨鬆性骨折高風險族群,即使未發生骨折,若檢查出已有嚴重骨鬆狀況時,在經濟許可下最好先進行骨鬆藥物的治療。「普遍共識為,針對極高骨折風險病患,例如骨密度小於-3、近期發生骨鬆性骨折或已經接受骨鬆藥物治療又再次骨折之病患,可先使用促進骨質生成類的藥物來提升骨密度,完成療程後,再轉回使用減少骨質流失類的藥物來維持骨密度。」 石承民呼籲,停經後婦女、年長者、極少運動或不曬太陽者,以及體重過輕(BMI<19)、或有長期服用類固醇藥物等的高風險族群,務必及早檢測骨密度,有骨鬆風險時,也儘早與醫師討論治療方式,以防憾事發生。 (圖/臺中榮民總醫院骨科部主治醫師石承民照片)
呈函度過40歲生日後,他發現自己只要坐久了,就會開始覺得屁股後面好像愈來愈痛。隨著時間推移,連不是坐著的時候好像也會痛,甚至走路都有點一拐一拐的。呈函看醫師時,醫師安排了X光片檢查,也替他做了一系列的檢測,最後告訴他問題不是出在他的脊椎,而是罹患了「深臀症候群」。
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu