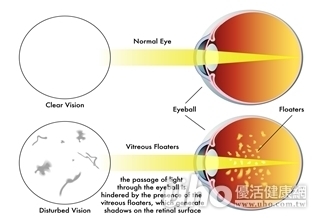
(優活健康網記者徐平/綜合報導)根據衛福部國民健康署資料顯示,近5年的小一生近視比率約22%,到了小六生竟已高達66%,罹患近視的年齡愈小,度數加深愈快,以後變成高度近視的機會就愈高,也容易發生視網膜剝離、青光眼等併發症,甚至導致失明,不得不慎。改善用眼習慣 從食物、藥膳、穴道按摩保健衛福部彰化醫院中醫師張煒東表示,不少國小學童近視持續加重,近視年齡提早的原因不外乎以下幾點,孩子大部分的時間都待在室內學習,接觸大自然的時間很少,看近距離的時間太多,看遠方的時間太少,造成近視年齡提早。戶外遠距離視野可減少眼睛肌肉緊張,最好的方法是每天白天讓小孩子在戶外玩耍1、2小時以上。1) 生活習慣/如果做不到每天長時間的戶外玩耍,只要是建立良好的用眼習慣、多看遠方的景物、避免長時間、近距離用眼,閱讀或看電視、電腦,用眼每30至50分鐘就休息10分鐘;讀書、寫功課,姿勢要端正,不要躺著或趴著,閱讀時應保持35公分以上的距離,視線與書本垂直;手機、掌上型的電動玩具儘量少玩。多吃深綠色蔬菜 搭配深海魚、雞胸或排骨2) 飲食/張煒東醫師指出,可多吃深綠色蔬菜、紅黃色蔬果、深海魚、堅果類、乳製品、全穀類等補充β–胡蘿蔔素、葉黃素、花青素、Omega–3脂肪酸,以枸杞為主的藥膳對孩童很有幫助,可以搭配一些黃耆或山藥,而食材上,以魚肉或雞胸肉或排骨皆可靈活變化,也較不容易吃膩。3) 穴道/另外,按摩眼睛周圍的穴位也可有效幫助眼睛放鬆避免近視,簡單的說,圍繞眼眶周圍的骨頭,輕觸時會有發現輕微的凹陷處,就是穴位的位置,每個穴位按摩1、2分鐘即可,1天可按摩數次,以按摩時眼睛舒服即可。
#視網膜剝離
(優活健康網新聞部/綜合報導)視網膜剝離會造成失明,尤其高度近視(指近視600度以上)是危險族群,就有一名20多歲年輕女子,近視高達1000多度,雖然有定期到眼科做檢查,但是最近因為飛蚊症的現象出現變化,進一步就醫後,醫師發現她的視網膜有破洞,所幸及時進行雷射修補,才免於視網膜剝離發生。 近視度數破千、有飛蚊症收治這名女子的眼科醫師溫凱琳表示,該女子的近視有1000多度,因此她每年都有定期做視網膜檢查,而且也曾經因為視網膜破孔做過雷射治療,原本是右側的視網膜破洞,這次是左側出現破洞,於是立即安排做雷射手術治療修補好。 這名女子眼睛經常會出現飛蚊症,而且她發現最近眼睛出現的飛蚊形狀有變化,原本是一條線,不過現在的飛蚊旁卻多了一顆珍珠,因而進一步就醫檢查。溫凱琳醫師指出,高度近視是視網膜剝離常見的危險因子,尤其是出現飛蚊症時,若發現飛蚊變多,或是有新的飛蚊就要特別注意,應盡快就醫檢查。 視網膜破洞 建議使用雷射治療除了高度近視是視網膜剝離的危險因子之外,溫凱琳醫師進一步指出,糖尿病與高血壓也是很重要的危險因子,也有人會因為意外撞擊而導致視網膜剝離,或是因為風濕免疫疾病服用奎寧藥物,也會導致視網膜剝離。 所以,溫凱琳醫師提醒,高度近視要每年檢查眼睛,即使做過近視手術,也要定期檢查,若是有糖尿病或高血壓,除了用藥治療之外,也要定期檢查眼睛,一旦發現視網膜破洞,建議使用雷射治療,以免傷到視網膜黃斑部,就有失明之虞,不得不慎!(文章授權提供/健康醫療網)
(優活健康網記者徐平/綜合報導)下個月起,視網膜剝離患者有福了!針對複雜性視網膜剝離的病患,中央健保署新增用於視網膜剝離手術時,幫助視網膜貼回原位的暫時填塞用醫材「全氟碳化物液體」(簡稱「重水」),以縮短手術時間及提高手術的成功率,自105年10月1日起給付。裂孔、發炎 色素上皮細胞之間剝落眼睛的構造非常精細,光線從水晶體穿過,聚焦於視網膜上,視網膜就像照相機的底片,負責將看到的影像忠實呈現,經由視神經傳達到大腦,視網膜是一層近乎透明的神經纖維與感光細胞合成的組織,若視網膜因為裂孔、發炎或其它原因,導致其與外層色素上皮細胞之間,不再緊緊黏貼而剝落下來,就稱為視網膜剝離。黑影、影像扭曲、視力減退、閃爍光芒視網膜剝離發生時可能會看到一片黑影、看東西時影像扭曲變形、視力減退、有閃爍的光芒或色澤改變等情況,這時必須盡速就醫治療,否則嚴重會導致失明,粗略估計,台灣地區每年有大約1000至2000人產生視網膜剝離,一般人產生視網膜剝離率約1/1000,但如果高度近視(600度以上)者,發生率可能就提高至10倍。每人每眼 終身最多限制申報2次健保署表示,為使複雜性視網膜剝離手術容易操作辨識,提高手術的成功率,將醫材「重水」納入健保給付,給付條件必須為巨型裂孔視網膜剝離、視網膜剝離併纖維化、牽引性視網膜剝離、復發性視網膜剝離的病患,每人每眼終身最多限制申報2次,依據臨床專科醫師預估,每年約有1,100人次受惠,費用支出約962萬元。視網膜剝離前 飛蚊變多、看見閃光提醒民眾視網膜剝離前,通常會出現黑影、飛蚊變多及看見閃光等症狀,此時應提高警覺,盡速就醫治療,以免影響視力的恢復,對於有高度近視、曾發生過視網膜剝離或家族有視網膜剝離的民眾,也應定期檢查追蹤,預防視網膜剝離。
(優活健康網記者張瓊之/綜合報導)一名15歲的國中生,從小近視加上過度使用電腦,雙眼近視都超過七百度,平時眼睛沒有任何不舒服,只有偶爾覺得看東西變得模糊,有時候眼前會忽然飄浮許多黑點,眨眼好像看見閃電,以為是近視度數加深了,經過檢查才發現原來是患有視網膜剝離,接受手術後視力才漸漸恢復。高度近視加飛蚊症 視網膜剝離率高隨著科技的發達,以致不少人對平板電腦、智慧型手機等3C用品產生依賴,一看不清楚,就習慣放大畫面,結果反而容易造成視力減退,更放任近視度數狂飆,甚至出現飛蚊滿天飛的症狀。對此,花蓮慈濟醫院眼科何明山醫師表示,提伴隨著近視度數增加,飛蚊症成為高近視族群常見的眼科症狀之一,其中視網膜剝離的機率比沒近視的人還多了40倍,提醒民眾應多加留意。網膜剝離不會自行貼合 若有異狀應就醫雖然玻璃體混濁退化造成的飛蚊症,好發於中高年齡層,但何明山醫師表示,近視度數較高(600度以上)的年輕人也要特別注意,若是突然發現眼前飛蚊數量大增,或是看見類似閃光,而且閃光頻率增加,或甚至已經造成視野缺損時,應該立刻找專業的醫師作詳細的視網膜散瞳檢查,看看是否有其他變化。因為有多數網膜剝離患者都覺得自己會好起來,但根據何明山醫師表示,其實視網膜剝離後不可能自行貼合,若是延誤就醫,恐影響治療後的視力恢復狀況,而目前治療方式,主要是透過手術修補。若是飛蚊症造成格狀視網膜病變或視網膜裂孔,則需以雷射治療,以修補病變處及裂孔處,防止水分滲入,造成視網膜剝離。使用3C產品 每日不超過半小時為佳何明山醫師提醒各位低頭族們,常持續使用3C產品,不僅會用眼過度,也會容易忽略自己度數暴增,所以,建議600度以上的高度近視者、每年近視持續增加100度,每半年就要接受視力檢查外,尤其是智慧型手機、平板電腦的使用,最好一天不超過半小時,都能有效預防早發性的白內障與視網膜剝離。
(優活健康網記者陳靜梅/採訪報導)現今科技發達,不少人是3C用品的愛好者,導致低頭族增多,連帶白內障、青光眼、老花、近視等眼疾求診的比例也較5年前增加約20%,且年齡層有逐漸下探的趨勢,顯現出眼睛保養已刻不容緩。此外,似是而非的眼睛保健觀念,更讓醫師們搖頭不已,醫師將針對書籍中錯誤的觀念迷思,做出正確的解答,讓民眾有所依歸、不再傻傻跟著亂作,傷害靈魂之窗。● NG觀念1/透過報紙或書本拿近或拿遠的鍛鍊,可讓老花眼恢復正常視力?眼科林丕容醫師表示,緩慢拿近與拿遠可以短暫舒緩疲勞的眼睛,但嚴重老花眼,其睫狀肌、水晶體已經彈性疲乏,不可能藉此回復原本的調節力,更無法使老花回復正常視力。● NG觀念2/近視矯正手術,恐使患者面臨角膜混濁的問題,並惡化導致角膜失明?林丕容醫師說明,近視矯正手術是在角膜上進行微調,並不會導致角膜混濁,也不會有所謂惡化導致失明的問題。● NG觀念3/利用針孔眼罩看物品,可直接刺激視網膜和大腦,有助於近視和老花的視力恢復?林丕容醫師說,利用針孔眼罩看東西,確實會因而看清物體,但這僅是短暫物理現象「針孔效應」導致,並無法幫助近視和老花的視力恢復。● NG觀念4/可以把適量的鹽和水混合,自製眼藥水?眼科鐘珮禎醫師表示,民眾自製眼藥水,多半沒有精密儀器在身邊,無法有效控制濃度;此外,製作過程中恐無法保持無菌狀態,若擅自使用自製眼藥水,可能因病菌殘留或是濃度調配不當,導致角膜感染、發炎、灼傷,甚至穿孔的危險,因此不建議自行調製。● NG觀念5/將眼睛張大,眼球往上看,再張更大、往下看,重覆數次,可以矯正散光?鐘珮禎醫師說明,散光分為角膜散光與水晶體散光,大部分是天生造成,或隨著年齡、角膜乾燥或白內障等疾病原因,導致散光增加或不穩定,是無法透過眼球操或護眼訓練等外部運動來改善。● NG觀念6/白內障和青光眼是近視的併發症,和血液循環變差有關;只要持續做眼睛運動,增加眼部血液供應,都可消除或中止?鐘珮禎醫師說,白內障是因為水晶體老化、紫外線傷害或其它因素變混濁、甚至硬化,導致光線和影像無法被傳送到視網膜上,造成的視覺模糊,並非是眼睛血液循環變差引起的,因此白內障屬於不可逆的眼睛老化現象,一旦發生,建議尋求手術治療。● NG觀念7/視網膜病變者,若攝取豐富蛋白質,可增厚視網膜。此外,藉由經常轉動眼球、對外眼肌進行按摩、白天盡量維持抬頭的姿勢、夜晚睡覺採取仰睡等方式,可預防視網膜剝離?視網膜科賴史忠醫師表示,視網膜剝離大部分是因為視網膜有破洞,使得玻璃體內的液體,沿著裂孔滲入視網膜底層,產生剝離;且沒有科學證明,攝取蛋白質或抬頭、仰睡,可以預防視網膜剝離,目前只能透過手術或雷射治療。● NG觀念8/面對太陽,閉上眼睛30秒、再用手摀住30秒,或改換手電筒照射眼部,可以提高夜間視力品質?賴史忠醫師說明,夜視能力取決於視網膜桿狀細胞的多寡與功能是否正常,與瞳孔無關,因此利用此法並無法提高夜視品質。● NG觀念9/每週浸泡2~3次,每次約10~15分鐘、40度左右的熱水澡,可預防青光眼、白內障及視網膜剝離?賴史忠醫師說,青光眼是因為眼壓過高,白內障是因為水晶體霧化,視網膜剝離則是因為視網膜受損,與泡熱水澡、提升體溫並無關連,且無任何醫學根據證實有預防作用。
(優活健康網記者沈俐萱/綜合報導)很多人身體不舒服會尋求中醫針灸治療,一位五十三歲婦女近幾年因雙眼時常出現黑影,進而尋求針灸治療,希望能脫離飛蚊症的困擾,未料症狀不但未獲得改善,還刺傷眼球差一點失明,澄清醫院中港院區眼科主任尤誌君表示,這種針炙傷害的確不多見,飛蚊症是一種很常見的眼疾,但嚴重的飛蚊症是有可能會導致視網膜剝離,患者應尋求眼科專業醫師診治。根據該患者自述,她接受完針灸治療後,才回到家就發現左眼忽然有閃電般的光芒出現,並覺得黑影愈來愈多,除「蚊」不成,反而帶來眼前「閃電」爍爍,更加不舒服和緊張,於是趕緊前往中港澄清眼科求診。尤誌君主任表示,經檢查後發現該患者的左眼視網膜上方有一圓形小孔,合併有玻璃體出血之狀況,於是立即給予視網膜雷射,卻發現網膜裂口周圍已有視網膜剝離的狀況,只好另行安排視網膜手術。據病人主訴針灸位置是位於眉毛上方,依網膜裂口位置研判,應當是針灸進針角度過大,導致眼球的傷害,特別提醒民眾做針灸治療時應避免眼球周圍的扎針,以免造成眼球的傷害。尤主任強調,病患有權選擇任何的治療方式,但要避免造成眼睛的傷害,才是最為重要。尤主任指出,飛蚊症是一種很常見的眼疾,是因為眼球內的玻璃體混濁而造成,形成原因有退化,高度近視、白內障術後等,有些飛蚊症會合併網膜破洞,若不即時處理嚴重時可能會導致視網膜剝離,而有些飛蚊症是因為玻璃體出血或糖尿病病變等其他原因造成,所以建議有飛蚊症的患者,應做一次詳細的視網膜檢查排除視網膜疾患等因素,達早期治療的效果,以避免視力的受損。
一名43歲的糖尿病患阿美(化名),約9個月前至新陳代謝內科就診,經內科醫師診察發現病患右眼矯視僅剩 0.1,左眼0.9,因此轉介至眼科進行更進一步的檢查,發現除了有輕微的原發性青光眼徵兆外,右眼眼底視網膜有缺血之變化,且已影響至視網膜中央黃斑部區域,不過病患本身並不在意,直到今年1月,這名病患右眼已經產生裂孔性視網膜剝離,並已侵犯至視網膜中央黃斑部,雖已用手術復位,但後續仍須定期追蹤,以免產生其他併發症。 9個月前,臺北市立聯合醫院陽明院區眼科主治醫師張庭嘉已發現,病患發現右眼眼底視網膜有缺血之變化,包括棉花絨毛樣斑點、局部出血、不正常新生血管生成、血管硬化等的情況,今年1月份,病患由內科醫師再次轉介回眼科門診重新評估,發現右眼的最佳矯正視力衰退至僅可於眼前十公分處辨識手指數,如此大範圍之裂孔性視網膜剝離需要以開刀方式治療,手術:包括玻璃體切除術、視網膜下積液排除術與矽油灌注術。此外亦安排視網膜雷術治療術。 張庭嘉醫師表示,中央視網膜靜脈阻塞之主要危險因子包括高血壓、糖尿病以及青光眼病史,阿美具備了後兩項,且在9個月前就未持續接受追蹤,雖然尚未發現有新生血管性青光眼發生的情況,但是較為不幸的事就是合併產生視網膜剝離,視網膜剝離是一項嚴重影響視力的眼科疾病,且大範圍裂孔性視網膜剝離無法以藥物治療,僅能以手術復位。張庭嘉醫師說,本病例中由於患眼視網膜遭受剝離的範圍,大約已占據超過 5/6 的視網膜面積,因此手術中決定以矽油灌注填塞,以便提升手術成功率。術後目前視網膜雖已成功復位,但後續仍有相當多問題,包括眼科與內科方面的追蹤,仍然需要持續的協同照護,因此張庭嘉眼科醫師提醒糖尿病患者,需持續於眼科進行定期追蹤。
三十二歲的王小姐(化名),服務於銀行業,整天與電腦為伍,長期配戴隱形眼鏡。最近幾個星期,王小姐覺得眼前常有黑影飄過,無論看往哪個方向,黑影都會如影隨形的跟著,讓王小姐一度誤為自己撞邪。其實王小姐的現象,是眼科常見的「飛蚊症」,雖然絕大多數都是年紀大而退化的正常現象,然而在高近視族群日益增多的情況下,現代年輕一族已不宜輕忽這個症狀,以免造成有「視力殺手」之稱的視網膜剝離情況而不自知,損及視力。根據統計資料顯示,「飛蚊症」常見於40歲以上的人,到了60歲左右,可能有2/3的人有此現象,而年逾70歲則高達80%的人會有;不過,堪稱「近視王國」的台灣,高近視族群日多,臨床上出現「飛蚊症」者也日益年輕化。聯安預防醫學機構眼科醫師蕭裕泉指出,根據台大醫院對台大學生所做的調查,發現約有95%以上的學生有近視問題,而且大多是400度的近視族。伴隨著近視度數增加,「飛蚊症」成為高近視族群常見的眼科症狀之一,而會影響視力的視網膜病變比例也隨著增高。俗稱的「飛蚊症」究竟會出現那些症狀,蕭裕泉醫師簡述如下:‧眼前常有東西飛來飛去的感覺,好像蚊子繞飛似的。‧眼前的飛影會跟著眼睛移動,看左邊就跟到左邊,望右邊又跟到右邊。‧有時候所看到干擾視覺的影像也可能似蒼蠅、蜘蛛或飛雲,形狀不一。造成「飛蚊症」的原因很多,蕭醫師分析指出,比較常見的是眼球內一種蛋白狀的清澈膠質物(玻璃體)開始退化所造成,這種飛蚊症本身是無害的,只要定期追蹤,做眼底檢查即可(大約4個月1次),而且有些「飛蚊」時間久了,也就慢慢適應,或是漸漸消失沉澱,不會再干擾視覺,就可以不必理會。■ 突發性「飛蚊症」 小心視網膜剝離病變 應速求醫雖然玻璃體混濁退化造成的飛蚊症,好發於中高年齡層,但是蕭裕泉醫師提醒近視度數較高(一般指近視600度以上)的年輕人也要特別注意,若是突然發現眼前飛蚊數量大增,或是看見類似閃光,而且閃光頻率增加,或甚至已經造成視野缺損時,應該立刻找專業的醫師作詳細的眼底檢查,看看是否有其他變化。若是視網膜出現裂孔,眼科醫師大多會施以預防性的雷射治療,以減低視網膜剝離的機會,避免造成視力太大的損傷,並請受檢者在2週內回診,以便進一步掌握狀況;一旦視網膜裂孔已經引起嚴重的視網膜剝離情況,就需要住院作手術處理。雖然飛蚊症嚴重有可能造成視網膜剝離的後果,但民眾也不必反應過度。飛蚊症其實如同「發燒」一樣,只是一個疾病的表徵而已,至於要確定究竟是和什麼樣的眼疾相關?蕭裕泉醫師強調,並不能單靠患者所描述的症狀就加以判斷,必須經由專業眼科醫師點完散瞳劑之後做進一步檢查,才能確定有沒有嚴重的問題。尤其是突發性出現的飛蚊症,更需要趕快就近請眼科醫師做詳細的眼底視網膜檢查,不可輕忽。
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu