妄想、幻聽⋯思覺失調症會好嗎?醫建議:把握「5年黃金治療期」
當真實的世界開始出現裂縫,所有事物都跟自我認知不一樣時,你該怎麼辦?幻聽、妄想與思緒混亂,正是思覺失調症常見的症狀,這些症狀如同一道無形的牆,將患者與現實隔絕。台灣社會與社區精神醫學會理事長歐陽文貞表示,若能在發病初期透過密集門診與藥物穩定症狀,並逐步導入長效針劑治療,將有助提升患者治療順從性與復原機會。
延伸閱讀:
思覺失調症會好嗎?醫揭新一代針劑「比高血壓、糖尿病用藥還便利」
思覺失調症是什麼疾病?
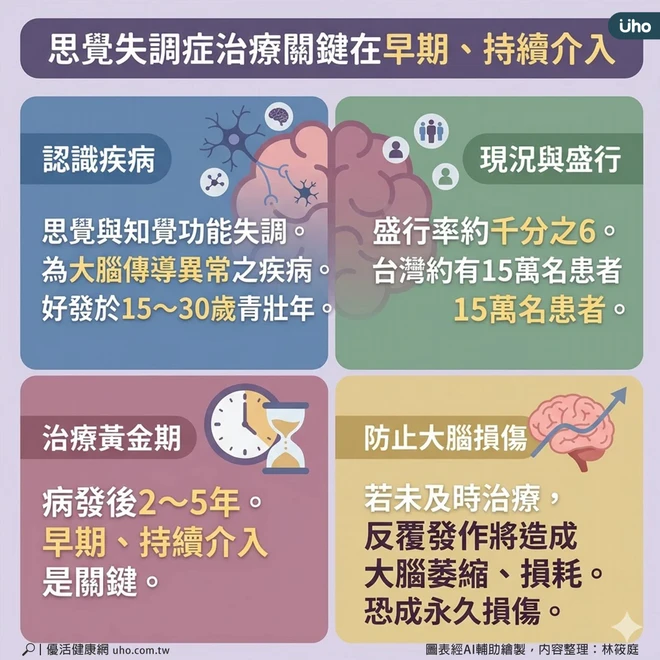
思覺失調症(Schizophrenia)是一種腦部疾病,因大腦傳導異常,造成思覺與知覺功能失調的精神疾病。好發於15~30歲青壯年階段,盛行率約千分之6,台灣約有15萬名患者。治療關鍵在於病發後2~5年的「黃金治療期」,若未能及時治療,反覆發作將造成大腦損傷;復發次數越多,萎縮程度越明顯,恐因此造成大腦功能永久損傷。
歐陽文貞解釋,思覺失調症常被誤解為「解離性身分障礙症」(俗稱的「多重人格、人格分裂」),錯誤認知不僅影響病友就醫時機,也加深精神疾病的標籤或汙名,其實經過穩定治療後,多數病友表現與一般人無異,社會充滿太多對病友的誤解。
歐陽文貞指出,為掌握國內青壯世代對於思覺失調症認知程度,醫學會進行「思覺失調症雙世代精神健康知能」調查,共回收1068份問卷,對象涵蓋15~29歲Z世代與30~45歲Y世代,結果顯示,雖有超過9成民眾聽過該症狀,但約有半數對症狀有錯誤認知,包括約有39%雙世代認為是憂鬱症、24%Y世代認為是等同於「人格分裂」。
歐陽文貞說,調查顯示,43%的Z世代不知此症可透過規律藥物治療穩定控制,但事實上,已有國內研究顯示,將治療方案轉換為每3個月施打1次的長效劑型後,病友1年內的平均住院天數可大幅減少25天,整體醫藥支出更下降約46%。
延伸閱讀:
發病像「卡到陰」!幻覺、妄想⋯我有思覺失調症嗎?1分鐘自我檢測
治療關鍵在早期、持續介入
衛生福利部八里療養院副院長黃正誼指出,思覺失調症治療重點在於早期、持續介入,目前國內外治療趨勢以長效針劑為主,可在體內維持一段時間的穩定藥效,提供腦部一定程度的保護。根據國際權威《Maudsley 處方指引》,第二代長效針劑應列為初發病友的優先選擇,不僅能提升服藥友善度,更能降低因漏藥引發的反覆住院風險,長效藥物結合社區精神復健機構,能為病友建立完整的康復網。
黃正誼也提醒,除了創新治療的可近性外,思覺失調症的家庭與社會支持度十分關鍵,「若發現親友出現情緒高低變化、能力明顯退化,或是與周遭常起莫名小爭執,甚至出現乍聽合理實則怪怪的想法,都有可能是思覺失調症的前驅期。」建議家屬此時應保持冷靜與包容,以觀察者的角度,陪同親友前往精神科門診進行專業評估。
思覺失調症衛教大使、歌手高爾宣則說,近年他也深刻感受到親友與粉絲面臨的壓力與低潮,知道深陷情緒漩渦時難以自拔,「可以給自己一些短期有效的物理目標,像是三鐵比賽,達成階段性目標獲得成就感,讓情緒走向正向循環。」
「失調可以重調。」高爾宣表示,過去以為此症很遙遠,接觸後才知道這是「大腦生病」,呼籲病友們不要灰心,只要勇敢面對治療,仍有機會恢復日常生活,也期許社會以理解取代標籤,給病友們更多支持與陪伴。

歡迎加入《優活健康網》line好友,更多醫療新知搶先看!


