68歲李爺爺平時喜歡食用高油鹽的加工食品,不料近來卻出現頭暈、爬樓梯易喘的情形,起初以為只是體力變差,至住家附近診所就診,抽血檢查發現血紅素偏低,且免疫法糞便潛血反應呈陽性,於是轉至台北慈濟醫院進一步評估。後續,醫師安排電腦斷層與無痛大腸鏡檢查,於肝臟下方的腸道發現約3公分腫瘤,病理切片報告確診為大腸癌第三期,遂安排腹腔鏡右半結腸切除,目前恢復狀況良好。
#大腸鏡
健康檢查根據不同項目,會有不同的事項需要遵守,包括抽血、尿液檢查、腸胃鏡等,其中腸胃鏡需要禁食,為什麼健康檢查要禁食呢?台北醫學大學醫學系教授、萬芳醫院健康管理中心主任林英欽於《做對健檢,掌握健康更輕鬆》一書中,統整受檢者常發問的問題,搭配輕鬆易懂的文字來描述,幫助讀者更認識健康檢查,開啟促進健康、管理健康的嶄新人生。以下為原書摘文:
82歲陳女士患有末期腎臟病,每週須洗腎3次。半個月前,因黑便、頭暈、無力等症狀就醫,初步診斷為消化道出血,但胃鏡及大腸鏡檢查均未找到明確出血點,黑便也沒有改善,後來透過吞入式膠囊內視鏡檢查,發現空腸有出血情形,在接受氣囊式小腸鏡檢查,並止血後,排便及顏色正常,體力也恢復很多。
60多歲劉先生,平時工作忙碌,飲食習慣上較少蔬菜水果,常有便秘的情形,在偶然健檢中經大腸鏡檢查,雖沒有大腸息肉或大腸腫瘤,但發現數個大腸憩室。近期因反覆腹痛、腹脹求診,檢查發現憩室發炎,詳細詢問得知,快過年了聚餐次數增多,飲食較以往油膩,蔬果攝取少,便祕的情況更加嚴重,給予藥物治療並建議調整飲食。
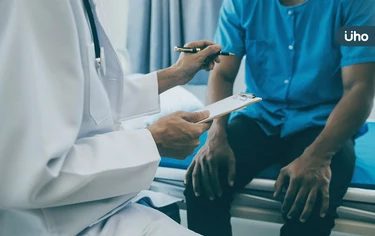
大腸鏡檢查是一種採用軟性纖維內視鏡,進入大腸中直接觀察的檢查方式。實,接受完如此高侵入性的檢查,你是有權利問清楚檢查結果的。台大醫院內科部主治醫師邱瀚模於《腸活必修課》一書中,針對大腸生理結構、大腸息肉、大腸癌症病史⋯等,分享大腸癌的發生及防治,幫助讀者遠離大腸癌。以下為原書摘文:
71歲來自菲律賓的吉多先生與親友一起到台灣童綜合醫院進行健康檢查,在大腸發現一顆約2公分的腫瘤,進一步細胞切片檢查後確認腫瘤為惡性腫瘤,即是罹患了大腸癌。大腸直腸外科張乃元醫師與患者溝通後,建議可施行達文西微創結腸切除手術,術後恢復良好,整個治療過程從健康檢查、確診、手術到出院,不到兩週的時間,吉多先生便順利返回菲律賓。 吉多先生一直覺得身體很健康,也沒有感覺到異常症狀,這次到童醫院進行健康檢查是首次接受胃鏡與大腸鏡檢查,沒想到就揪出了腫瘤癌細胞,幸好是早期發現,儘速安排達文西手術並切除腫瘤細胞與周圍約20公分大腸,術後隔天就能下床走動,讓患者表達讚賞與感到不可思議。 吉多先生表示,平時生活正常也沒有覺得身體有什麼不舒服,在菲律賓的健康檢查都很簡單,因為知道台灣醫療非常進步,所以這次與親友一起到童綜合醫院做詳細精密的檢查,及時發現大腸癌初期,才能儘快手術將腫瘤切除,避免未來等到惡化才發現的危機。很感謝童綜合醫院醫療團隊的專業治療與照護,尤其童醫院國際醫療服務中心的全程協助與幫忙,讓檢查與手術都能順利完成。 童綜合醫院大腸直腸外科張乃元醫師指出,大腸癌是全球第三大常見的癌症,根據世界衛生組織(WHO)的統計,每年有數百萬人被診斷出此病。而根據WHO和國際癌症研究機構(IARC)的數據,大腸癌也是全球第二大致死的癌症,僅次於肺癌。由於大腸癌在早期通常沒有明顯症狀,很多患者常等到病情進展到晚期才發現,這使得治療難度和風險大幅增加。 來自菲律賓的患者因為發現腫瘤,經溝通後選擇使用達文西微創手術切除腫瘤,順利成功切除大腸中20公分的病變部位。也因為達文西手術傷口小,出血量少,術後第二天就能下床活動,恢復非常迅速與良好 張乃元醫師呼籲,定期健康檢查非常重要,因為早期發現疾病即早治療,能顯著提高治療成功率,避免病情惡化,也能減少後續漫長且昂貴的治療費用。童綜合醫院致力於提供有效並精準的醫療照護,通過專業技術和尖端設備的縝密檢查,除了服務國內患者,國際醫療服務中心也能為各國患者提供高品質服務。
大腸癌是國人常見的癌症之一,長期高居十大癌症之首。由於大腸癌早期症狀通常並不明顯,許多人往往直到癌症中後期才發現,不僅影響生活品質,更大大提高了死亡風險。不過透過定期施作「大腸鏡」檢查,便有助於及早發現與治療,而先了解檢查前必知的6大常見問題,能幫助流程更順利。
飲食作息不正常,健檢發現腸息肉,才知罹患腸癌第3期!38歲的科技新貴黃先生,BMI指數27.2,體重過重,平時亦有飲酒習慣。近半年來積極運動健身,體重減輕8公斤,原以為是瘦身有成,卻輕忽了早已出現的排便習慣改變、血便等腸癌徵兆,健檢安排大腸鏡檢查,竟發現有多顆腺瘤型息肉及一顆10公分大腫瘤,確診為大腸癌第3期。
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu