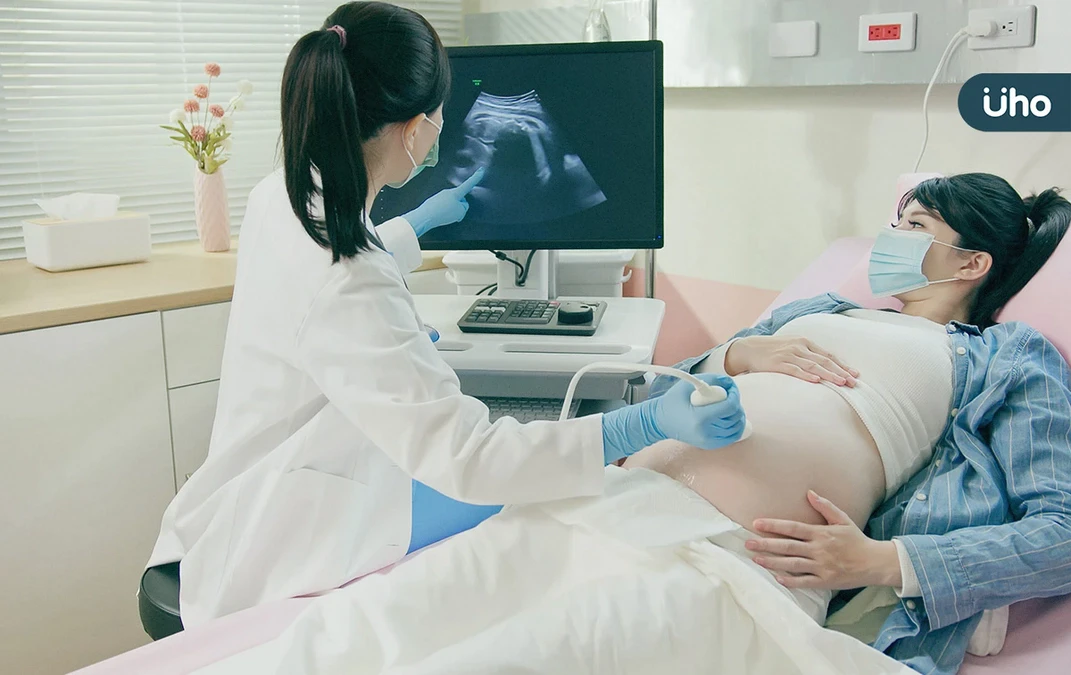
全台首例「隔著肚皮」開刀!長庚「胎兒脊柱裂修補術」翻轉失能宿命
收治個案的台北長庚婦產科主任蕭勝文表示,該手術於2021年順利完成,並成為全台首例。如今女童已4歲半,下肢運動功能正常,可自然跑跳,且無需放置水腦引流管,僅需定期追蹤,整體狀況穩定。
蕭勝文說明,脊柱裂患者後續最需關注的是下肢行走能力與大小便功能,而此案例顯示,透過早期診斷與微創手術「直接在媽媽肚皮上」介入,能有效改善預後,也呼籲民眾面對產前異常時,不必過度絕望,現代醫療科技已能夠為胎兒治療開啟更多可能性。
延伸閱讀:
水中生產是什麼?孕婦有「這8狀況」不可做!流程、優缺點一次看
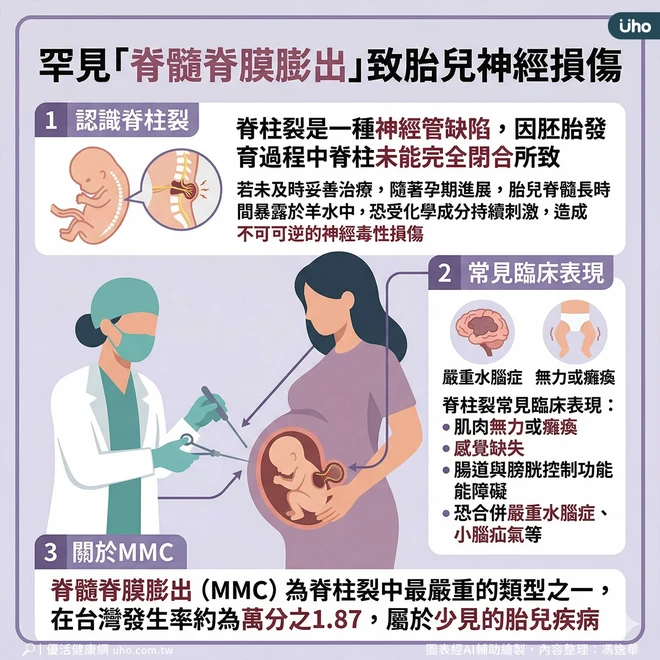
脊髓脊膜膨出致胎兒神經損傷
林口長庚神經外科教授吳杰才表示,脊柱裂是一種神經管缺陷,主要因胚胎發育過程中脊柱未能完全閉合所致。若未及時妥善治療,隨著孕期進展,胎兒脊髓長時間暴露於羊水中,可能受到化學成分的持續刺激,造成不可逆的神經毒性損傷。
吳杰才說明,臨床上常見表現包括:脊柱裂區域以下的肌肉無力或癱瘓、感覺缺失,以及腸道與膀胱控制功能障礙,部分個案亦可能合併嚴重水腦症與小腦疝氣等併發症,對生活品質影響深遠。
「脊髓脊膜膨出(MMC)為脊柱裂中最嚴重的類型之一。」蕭勝文指出,MMC在台灣發生率約為萬分之1.87,屬於少見的胎兒疾病。此類患者因脊髓與神經組織,直接暴露於羊水環境中,隨孕期增加,神經持續受到傷害,透過產前診斷與及早醫療介入,有助於降低神經損傷程度,改善整體預後。
延伸閱讀:
雙胞胎「相隔111天出生」創紀錄!醫揭罕見「延遲生產」安胎關鍵
傳統開腹手術致早產或剖腹產
蕭勝文提到,過去胎兒脊柱裂的修補手術,多採傳統「開腹式胎兒手術」,需在孕婦腹部製造約20公分的大型傷口,並切開子宮才能進行治療,不僅手術風險較高,也可能增加早產與子宮破裂的機率,且術後未來生產方式多採剖腹產,因此在台灣整體接受度偏低,過去少有實際執行案例。
蕭勝文說,臨床上若產檢發現胎兒有嚴重脊柱裂,多數家庭往往選擇終止懷孕。雖國際上已有相關手術經驗,但主要集中於歐美國家,亞洲地區僅菲律賓、馬來西亞與香港各有零星案例,且多仰賴國外醫療團隊支援,且傳統手術方式侵入性高、風險較大,而近年發展的胎兒內視鏡微創手術,則提供了不同於以往的治療選擇。
蕭勝文說明,長庚醫院引進源自巴西、加以改良的「胎兒內視鏡脊柱裂修補微創手術」,僅需在孕婦腹部及子宮上製造3個微小穿刺孔,利用二氧化碳將羊膜腔撐開後,伸入內視鏡與精細手術器械操作,精準將「生物纖維素補片」覆蓋於外露的脊髓神經上,並縫合修補完成手術,大幅降低侵入性風險,有機會讓孕婦在未來採自然產方式分娩,兼顧母體和胎兒安全。
台北長庚婦產科醫師莊雅淳進一步指出,這名成功案例的母親在懷孕23週時確診胎兒異常,於27週接受手術,歷時僅126分鐘,出血量極少,寶寶於32週出生,體重2,295公克。吳杰才表示,此案例在產前做過皮膚覆蓋,產後接受神經外科手術修補,預後十分良好。林口長庚復健科主治醫師教授王錦滿則指出,此個案在約1歲已評估不需復健治療,定期回診追蹤即可。
全台首例胎兒脊柱裂修補手術
台北長庚副院長羅良明表示,此項術式為經衛生福利部核准的臨床試驗,於2020~2023年間共收案15例確診胎兒脊柱裂的家庭,並由小兒神經外科、新生兒科及產科組成跨領域團隊,提供完整且詳盡的醫療諮詢與治療選擇說明。
然而,在多重考量下,包括對孩子未來障礙風險的擔憂、照顧壓力、經濟負擔及社會觀感等因素,羅良明指出,最終仍有14個家庭(約93%)於懷孕18~26週選擇終止妊娠,僅呂小姐與其丈夫決定嘗試手術,成為全台首例接受此微創胎兒手術的罕見個案。
相較於歐美國家約40~60%的胎兒手術接受度,台灣與其他亞洲國家普遍面臨極高的終止妊娠率。羅良明強調,長庚醫院以多專科團隊合作,包括台北長庚婦產科、林口長庚神經外科、新生兒科醫師、小兒復健科、小兒腎臟科等,成功完成此次罕見的胎兒內視鏡脊柱裂修補微創手術,打破了脊柱裂兒童出生即面臨失能「非癱即殘」的宿命。

歡迎加入《優活健康網》line好友,更多醫療新知搶先看!