(優活健康網記者湯蕎伊/採訪報導)為補足長照財源缺口,財政部規劃將遺產稅及贈與稅作為長照基金財源之一,遺產淨額超過1億元、贈與淨額超過5,000萬元部分,適用20%最高稅率,財政部預計10月中,將遺產及贈與稅法草案報行政院審查,調增稅率、不動免稅額,預計每年受影響的遺贈稅申報戶不到1%。經濟民生影響範圍小 不易稅負轉嫁將遺產稅及贈與稅作為長照基金財源將會產生哪些影響,長期關注長照議題的交大生醫論壇發起人陳靖騰認為,跟增加營業稅比較起來,對經濟民生的影響範圍較小,不易稅負轉嫁,物價飆漲,是一個可以增財財源,卻不會影響經濟的方法,而且因為免稅額度的關係,屬於富人稅,要在一定的免稅額度上才有繳稅必要,對於一般民眾影響不大,而缺點則是屬於機會稅,稅源不穩定。遺贈稅率調高,主要受影響對象以高資產者為主,隨之而來的是各種問題的浮現,陳靖騰表示,一是富人有可能會採避稅於海外,降低資金投資國內意願,二是遺產價值是以公告現值評定估算而非市價,富人將資產傳承以公告現值低之資產給遺贈給後代,降低稅基,減少遺贈稅支出。應建立起 國人財產全球總歸戶的概念而對於這些可能產生的問題也應有相對應的配套措施,陳靖騰表示,在巴拿馬事件及兆豐案之後,全球各國都建立起反避稅的規範,應速與全球各國簽立租稅協定,建立起[國人財產全球總歸戶]的概念,減少避稅管道,實現租稅公平,增加稅收,對於各國建立遺贈稅,辦理文件標準流程,在死亡證明書,贈與對象證明等,都訂定流程,透過政府認證文件控管,形成租稅堡壘,減少租稅漏洞,遺贈稅亦應採實價課稅模式,房地產實價課稅實施後只針對不動產交易所得稅課稅,遺贈稅卻還是以公告現值評定,應修法落實租稅正義採實價課遺贈稅,避免租稅漏洞。對長期照護族群 擴大經濟規模然而長照的缺口是逐年增漲的,短期內這樣子的財源或可因應,長期來看必須有更多的財源加入,在減少避稅漏洞外,也應該積極發展長照產業,對長期照護族群,擴大經濟規模,降低照護成本,發展長照產業及經驗,輸出到世界各國促使長照產業之經濟發展,才是可長可久之道。
記者及編輯團隊
《優活健康網》有專業的記者及編輯團隊,內容整合醫學專業、健康生活乃至關係心理學等相關文章,致力為讀者提供最正確的健康認知與保健常識。
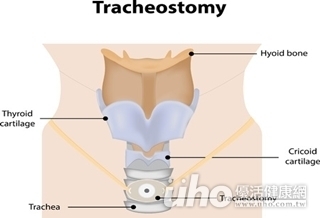
(優活健康網記者徐平/綜合報導)志明騎車貪快發生車禍,腦內出血,意識不清楚,插管住在加護病房一星期,雖然生命跡象穩定,但意識仍迷迷糊糊,醫師建議家屬做氣切,爸爸將氣切與長期臥床的印象聯想在一起,但長期臥床的病人需要氣切,是因為氣切能讓他們更舒適、更容易照顧,氣切並不會造成病人病況的任何變化。頸部另做一切口將氣切管插入氣管氣切是用來替代口咽式氣管內管,就是民眾比較熟悉的「插管」,從頸部皮膚另做一切口直接將氣切管插入氣管,氣切管的功能其實跟口咽插管的功能一模一樣,雖然多了個頸部的傷口,但在手術後的1個星期內,頸部傷口的疼痛就會消失,事實上比口咽插管要來得舒服許多。能自行咳痰 氣切管路就可以移除另外,其實氣切是可以移除的,只是民眾不常見到這種狀況,所以才會有氣切做了就是一輩子的誤解,其實在原發造成呼吸衰竭的疾病治療好,病人呼吸衰竭情形解除,並且恢復到能夠自行咳痰之後,氣切管路就可以移除,氣切管一旦移除之後,氣切傷口會會於5~7天內自行閉合。實現自主呼吸 就有機會能夠說話只要病人做了氣切並能脫離呼吸器,可以實現自主呼吸,就有機會能夠說話,而且,不只能說話,只要病人聲帶沒有壞掉,不會嗆到,病人即使帶著氣切,也能夠從嘴巴吃東西,過上接近平常人的生活,奇美醫學中心胸腔外科主治醫師蘇英傑表示: ‧ 氣切只是氣管插管的一種替代管路,不影響病情。‧ 只要病人不再需要氣切,氣切可以移除。‧ 氣切病人一旦脫離呼吸衰竭,可以說話。‧ 氣切病人有機會可以從嘴巴吃東西。
(優活健康網新聞部/綜合報導)一名剛出生的新生兒,只要一喝奶就狂吐不止,一直持續了好幾天,家人擔心得要命,小嬰兒還在婦產科診所沒有回家,就被轉診到大醫院看診,經由檢查發現,這名新生兒竟然是因為腸子長了幽門蹼,進而造成腸阻塞,才導致所喝的奶都給吐了出來。幽門蹼阻擋食物到達腸道收治這名新生兒的澄清醫院中港院區小兒外科主任林雨利表示,該新生兒出生時體重有3000多公克,但是卻無法進食,短短四天時間,人就瘦了一圈,進一步檢查發現,原來是因為他的胃與十二指腸之間長出幽門蹼,進而阻擋了食物到達腸道,因而導致腸阻塞,使得所吃下的奶全都給吐了出來。 X光檢查診斷可確診通常新生兒會發生腸阻塞的原因以腸閉鎖居多,而有幽門蹼的情況則是比較少見,林雨利醫師指出,腸閉鎖是指腸子與腸子沒有相連接起來,至於新生兒會出現腸阻塞原因都是先天性,而有幽門蹼的情況則是比較少見,至於診斷腸阻塞的型態則是可以經由X光確認。嚴重吐奶應及早就醫確認林雨利主任進一步指出,當確診為幽門蹼造成的腸阻塞之後,就要立刻以手術來將幽門蹼切除即可,但若是因為腸閉鎖造成的腸阻塞,治療就比較複雜,得要將沒有相連的腸子接起來,而且新生兒才出生沒有幾天,反而不能用內視鏡做治療,得要開刀手術才安全。 由於新生兒會出現溢奶很常見,而新生兒若是有腸阻塞,其症狀就是吐奶,所以,如果新生兒出現吐奶的情況很嚴重,家長就要特別注意,有可能是因為腸阻塞導致,必須帶孩子及早就醫確認。(文章授權提供/健康醫療網)
(優活健康網記者徐平/綜合報導)只要15分鐘,就能讓長輩身體更健康!中秋過後,隨之而來的是登高敬老的九九重陽節,想對家中長輩表達敬意與祝福,卻老覺得時間不夠,根據2016年歐洲心血管預防和康復協會大會(EuroPRevent),法國聖埃蒂安大學附屬醫院發表的研究指出,年長者每天運動15分鐘可降低22%的死亡風險。一半運動量 降低死亡風險卻達22%研究者以2個群組為調查對象,分別為法國群組(1,011位65歲成人)與國際性群組(122,417位60歲成人),以每周代謝當量(Metabolic Equivalent of Task, MET),將受試者分為-不運動、低度、中度和高度4組,平均追蹤10年,探討它們與死亡風險的相關性,追蹤期間法國與國際群組死亡率分別為9%與15%。結果顯示與不運動的老人相比,中度和高度運動量所降低的死亡風險率為28%和35%,從事愈多體能活動的老年人身體愈健康,研究結果亦發現,從事低度運動量的老人(相當於每天快走15分鐘)雖僅從事一半的建議運動量,其降低的死亡風險卻達到22%。嘗試不同運動 減緩老化、增強機能屏東科技大學休閒運動健康系教授徐錦興表示,研究中提到的15分鐘運動應達到中強度運動,就是快走或健走比較喘的程度,若只是一般步行速度,建議長輩拉長運動時間,達到一周150分鐘的運動量才有效果,他建議老人可嘗試不同種類的運動,像是健走、慢跑、跳舞、瑜珈,減緩老化還增強身體機能。床上抬腿 每個動作從3次增加到5次董氏基金會心理衛生中心主任葉雅馨表示,年長者的運動習慣可視為一種健康指標,如果能走、跑或騎車表示體況不錯,如果長輩不想運動,她建議可以引導長者參與,延伸到參與團體運動,甚至發展成相約遊山玩水,也可從床上抬腿等運動做起,每個動作從3次慢慢增加到5次,都可達到運動效果。
(優活健康網編輯部/綜合整理)蓄積在人體內的廢物約有75%會以糞便的形式排出體外,糞便停留在腸道內的時間一旦過長,將會造成多餘脂肪堆積,降低人體的免疫力與代謝力,也容易引發肌膚粗糙、肩頸痠痛、疲勞倦怠、煩躁焦慮等各種身心失調的症狀,在工作上自然會效率不彰。排便順暢 才能打造不易疲勞的體質現代人外食及吃加工製品的機會增加,社會上充斥著各種添加了化學調味料、添加物及脂肪等各種妨礙營養吸收與影響排泄機能的食品,要徹底避免這類的食品或許很難,但成功人士無不運用智慧,想辦法在日常生活中,多攝取一些能提升排泄力的食物。每天攝取味噌、醬油、起士 可增好菌為了增加排便的順暢度,他們經常吃發酵食品或富含膳食纖維的食物,其中,味噌、醬油、漬物、豆瓣醬、起司、優格等,是較具代表性的發酵食品,每天持續攝取,將能有效增加體內的好菌,讓占了人類體重約1至1.5公斤的腸內細菌變得更有活力與朝氣。另外,豆類、穀類、蔬菜、菇類及藻類等,則含有大量的膳食纖維,成功人士都會提醒自己,每餐一定要吃到這些食物才行,如此,每天的排便就會無比順暢,血液得到淨化,身體當然也就不容易感到疲勞。注意力不集中、煩躁易怒 小心腸胃注意力不容易集中,或煩躁易怒的人,不妨檢視一下自己的腸胃狀態,我相信身體一定有哪裡不舒服,像是容易便秘、常拉肚子或胃痛等,因為一個人的腸胃機能只要不正常,大腦便無法發送正確的訊號,請試著回想一下,自己菸酒的量是否多了點?是不是經常外食、吃油炸類的食物?還是多半偏好加了許多化學調味料或添加物的餐點呢?正常吃飯、充分咀嚼 腹瀉自然痊癒當煩躁想吃甜食、或壓力過大想喝酒等要塞東西給身體,何不先留意一下身體的排泄狀況,看看自己的腸胃是否健康,排便是否正常,經常拉肚子,有時是跟飲食不正常有關,許多人在學會正常吃飯與充分咀嚼後,腹瀉的狀況就自然痊癒了。就像工作一樣,不先想好要output(成果、表現)什麼,就拼命地input(努力、付出),往往一點用處也沒有,因此平常在為增強體力而吃之前,可要記得多攝取富含膳食纖維的食物,讓自己排便順暢喔!(本文摘自/這樣吃,會變有錢!/好優文化出版)
(優活健康網新聞部/綜合報導)慢性腎臟病(Chronic Kidney Disease,簡稱CKD)在台灣的盛行率約11%,推估約有200萬名慢性腎臟病病友,但其中僅有3.5%的民眾知道自己罹患慢性腎臟病,顯見大多數民眾對於慢性腎臟病的認知有限,天主教聖馬爾定醫院將舉辦「慢性腎臟病民眾教育講座」,透過專科醫師講解腎病變與有氧老師教導病友運動,以期教育民眾與病友建立正確的慢性腎臟病認知。蛋白尿、水腫、高血壓及腎臟功能惡化慢性腎臟病友洗腎之原發因素以「糖尿病」居冠,比例高達45%,其中更有25%已進入「末期腎臟病前期(Pre-ESRD)」,因此民眾須謹慎控制血糖以避免造成「糖尿病腎病變」,輕者蛋白尿,嚴重者出現水腫、高血壓及腎臟功能惡化,最終進入洗腎之階段。適度運動 改善血糖、血壓、腎功能再者,鼓勵慢性腎臟病病友調整規律的生活方式,並適度的運動能改善血糖及血壓,同時延緩腎功能惡化,故本院邀請腎臟保健中心主任陳奎篤醫師與有氧老師林麗秋,促使病友建立正確的糖尿病腎病變保健知識,也鼓勵病友適度的運動,改善血糖及血壓,並延緩腎功能惡化。課程時間為10月28日(六),上午9:15~12:00在大雅院區11樓1102會議室,招收人數60位,報名自即日起至10月21日或額滿為止,全程免費,敬備蔬食便當,請洽(05)2752940—腎臟保健中心衛教師,恕不接受現場報名,歡迎慢性腎臟疾病病友及家屬、社區民眾踴躍報名參加。名稱:慢性腎臟病民眾教育講座時間:105年10月28日 星期(六) 上午9:15-12:00地點:天主教聖馬爾定醫院大雅院區11樓1102會議室(嘉義市東區大雅路二段565號) 洽詢:腎臟保健中心衛教師(05)2752940
(優活健康網記者徐平/綜合報導)57歲的陳先生,平日喜歡吃甜食及消夜,食量大,一天都要吃5餐,每年增加5~10公斤,體重達到153公斤,除了行動不便之外,許多的慢性病也隨之出現,血糖偏高,還有高血壓和睡眠呼吸中止症,還因為肥胖造成膝蓋負擔太大,走路也增加許多困難。胃縮小手術 減重57公斤家人的支持下,藉由胃縮小手術減少胃容量,如今體重96公斤,已減重了57公斤,腰圍也從51吋大幅減至40吋,血糖和血壓改善許多,不需要再服用藥物,不僅體態輕盈許多,身體也變得更健康,也減少了他的孩子不少的壓力,讓他重拾了人生的信心。肥胖者死亡率是正常體重者2倍現代人生活壓力大,若沒有適當舒壓的方式,反而將情緒發洩在飲食上面,暴飲暴食的結果,會讓胃越撐越大,當BMI超過35,就屬於病態性肥胖,根據統計,肥胖者平均死亡率是正常體重者的2倍以上,包括缺血性心臟病、腦中風、糖尿病、惡性腫瘤及呼吸道疾病等,其中又以糖尿病的風險最高。腹腔鏡手術、改變飲食 復胖率低定期的健康檢查是絕對必要的,現在最新的醫療技術,採用腹腔鏡手術方式,可以讓胃容量變小,徹底改變飲食習慣,再搭配均衡飲食原則,可以有效減輕體重,復胖率也比較低。男性5年來平均腰圍增2.9公分據衛生福利部國民健康署的調查,發現台灣男性5年來平均腰圍增加2.9公分,長期不良的飲食和生活習慣,容易導致代謝功能異常,代謝症候群的比例明顯增加許多,尤其腹部肥胖的中廣身材,更是糖尿病的高危險群,當男人有了啤酒肚,而女人成為了小腹婆之後,就得小心自己是否已成為代謝症候群的一員。
(優活健康網記者徐平/綜合報導)大腸直腸癌躍升台灣10大癌症之首,台灣對於大腸直腸癌的治療一直以來以手術切除為主,再輔以化學藥物治療或放射治療,手術方式經一段時間的演變,現在大部分的大腸直腸癌都能以腹腔鏡的方式,或更高階的達文西機器人手臂來進行腹部的微創手術。腹腔鏡微創手術 提高保留肛門的機會為因應離肛門口不到5公分的低位直腸癌,經肛門微創手術,可以解決低位直腸癌病患,難以透過腹腔鏡微創手術取出腫瘤的困境,直腸癌是全部大腸直腸癌最好發的地方,直腸癌可以分高,中,低位直腸癌,目前台灣的直腸癌,約一半的手術方式都以腹腔鏡微創手術為主,再配合化學藥物治療或放射治療,大大提高保留肛門的機會。骨盆狹窄 手術視野小、操作空間有限腹腔鏡微創手術在處理直腸癌時,最麻煩的莫過於過於肥胖或骨盆腔狹窄的病人,過於肥胖的病人,因為腹內脂肪囤積過多以致腸子肥厚,大大的提高了手術的難度,骨盆腔過於狹窄,尤其是男性,造成手術的視野變小,機械操作的空間非常有限,將腫瘤切除後,還要在腹部開出寬約3到5公分的傷口以方便取出腫瘤。縮短手術時間就是減少開刀風險「經肛門微創手術」完全不會受到肥胖或狹窄骨盆腔的阻礙,讓低位直腸癌手術變得很好處理,技術純熟的醫師只要2小時即可完成,相對傳統腹腔鏡需要2到4小時,大幅縮短手術時間,對病人來說,縮短手術時間就是減少開刀風險,對醫師來說,減少了心力勞力的負擔。經肛門微創手術 時間、費用節省5成達文西機械手臂在手術的運用非常多,針對大腸直腸癌,尤其是直腸癌佔盡了優勢,大部份的達文西機械手臂多採取從腹部進入開刀,雖然機械手臂的穩定度高,不易傷到血管造成出血,淋巴結摘除率高,但手術需時300分鐘,約將近5小時,費用也較高昂,相對之下,經肛門微創手術的成功率相近,時間和所需費用都節省5成左右。
(優活健康網編輯部/綜合整理)出自放養雞的蛋黃充滿美妙的營養:Omega-3和Omega-6等必須脂肪,以及共軛亞麻油酸、健康的飽和脂肪酸、膽固醇(沒錯,膽固醇!),還有維生素及礦物質。蛋黃對嬰兒期大腦發展很關鍵蛋黃是最集中的膽鹼(choline)來源,它在神經健康上扮演多重角色,對於孕期、哺乳期和嬰兒期的大腦和記憶發展尤其關鍵,放養母雞的蛋比室內飼養母雞的含有更多天然的Omega-3,適當比例的Omega脂肪酸(Omega-6和-3的理想比例為4比1)能改善氣喘、ADHA、癲癇、憂鬱和認知症狀。吃放養雞的蛋就可獲每日必須維生素D有時間曬太陽的母雞所下的蛋,蛋黃裡的維生素D含量是監禁雞的3至6倍。沒錯,吃放養雞的蛋就可以獲得每日必須的維生素D,不必吃營養補充品,這種重要的維生素以鍛造強健骨骼的功用著稱,但同時也是基因轉錄因子,能提升免疫力、改善心情、降低血壓和罹患癌症、自體免疫、神經及精神疾病的風險。缺乏維生素D可能與自閉症有關,但蛋裡的維生素D只來自自由採食新鮮綠色植物且沐浴陽光的母雞,有健康的雞,才有健康的蛋,健康的人。牛奶、乳脂和奶油 曾被妖魔化雞蛋和蛋黃—就像純正的牛奶、乳脂和奶油—曾經歷過一段被妖魔化的時期(太多膽固醇了!太多飽和脂肪了!),但科學家、醫生和消費者終於了解它們幾近完美的價值。催產蛋雞 骨骼碎裂易癱瘓而亡被催產下更多雞蛋會罹患「蛋雞疲乏症」(layer fatigue),因為他們生理上不可能吸收足夠的鈣質來製造那麼多蛋殼,鈣會從他們的骨骼濾出,他們的骨骼最後會斷,使他們癱瘓而亡,不像放養(free-range)的雞可以活10年以上,籠飼的蛋雞很少能活過周歲,而活過周歲的就會被拋棄。(本文摘自/大地療癒力:用真正「土生土長」的食物養出健康的孩子/平安文化出版)
(優活健康網記者徐平/綜合報導)35歲的許先生在旅遊業做內勤,寒暑假是1年中最忙的時間,旺季時候一天工作超過12小時,除了午餐及晚餐常忽略,工時長也壓縮到睡眠,胃脹氣問題的次數越來越頻繁,40歲蔡小姐,工作下班後還需要帶小孩,一整天「工時」加總有15小時,睡眠時數平均也不足5個小時,家庭工作兼顧壓力下,曾3~4天有胃脹氣及胃發炎情形。每晚睡1小時 胃部問題提升竟達15%根據最新研究顯示,每晚睡1小時,最多可能提高15%胃部問題的機率,根據千禧之愛健康基金會對全台上班族進行調查,發現近5成上班族(49%)受胃病困擾,包含胃脹氣、胃食道逆流、食慾不振胃口變差、胃潰瘍等毛病,開業診所家庭醫學科醫師王健宇表示,除工時長,照顧家庭、追劇等也可能是原因之一。固定睡眠、注重飲食、捍胃3步驟預防勝於治療,千禧之愛健康基金會呼籲國人除了養成固定睡眠習慣,也要多注重飲食選擇,提出「捍胃3步驟」來幫助全台上班族簡單捍衛健康:1) 餐餐定食,營養均衡 /養成規律飲食習慣,避免重口味及過度刺激食物,以少油少鹽為主,減少胃部負擔。2) 補充好菌,平衡加分 /若無法馬上改變不正常作息的現況,選擇具有保胃功效的國家健康食品認證優酪乳,每日攝取1~2瓶,在腸胃培養好菌,避免引起胃部不適的壞菌增加。3) 放鬆心境,優質入眠 /睡前做伸展運動5分鐘,促進血液循環,提升睡眠品質。上班族辛苦拚績效,平時可藉由「捍胃3步驟」與不正常作息共存,時時補充好菌,讓腸胃道成為人生勝利的最佳後勤補給。
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu