亞東率先全台!完成「活體小腸移植」臨床試驗:完成港女捐腸救子心願
亞東醫院副院長暨計畫主持人、小兒外科醫師陳芸表示,台灣每年平均約有100多名腸衰竭患者,若長期仰賴全靜脈營養注射,可能引發肝衰竭、感染等併發症。臨床上造成腸衰竭的原因眾多,其中以短腸症最為常見。
延伸閱讀:
女染惡菌「1天狂拉10次」血便、腹痛不斷!醫採「糞中菌」移植救命
小腸移植易產生排斥、感染
陳芸說明,並非所有腸衰竭患者都需要接受移植,若屬於超短腸或先天性小腸病變等預期無法恢復的情況,通常需盡快進行小腸移植;若為一般腸胃道無法正常消化吸收情形,患者則可先透過全靜脈營養注射(TPN)維持生命。
陳芸指出,小腸為人體重要免疫器官,由於小腸含有發達的淋巴組織、豐富的共生微生物,且具有龐大的營養吸收表面積,因此對外來物質相當敏感,排斥反應強烈且感染風險高,小腸移植在醫界被視為最艱鉅的器官移植之一。
陳芸提到,由於腦死大愛器官捐贈來源有限,且超過6成等候者為5歲以下幼童,死亡風險相當高,治療挑戰極大。然而在器官來源有限的情況下,仍有病患因等待時間過長而離世,因此自2021年啟動活體小腸移植臨床試驗。
延伸閱讀:
居家靜脈營養治療是什麼?哪些人可以用?醫揭免長期住院關鍵是⋯
亞東率先完成活體小腸移植
陳芸提到,亞東醫院自2007年完成全台首例大愛小腸移植後,20年來團隊核心目標始終是讓腸衰竭患者能「重新恢復正常進食」,全球僅約60餘家醫學中心具備相關手術能力,亞東醫院從「全台首例」走到「活體突破」新里程碑,也讓腸衰竭患者可多一項治療選擇。
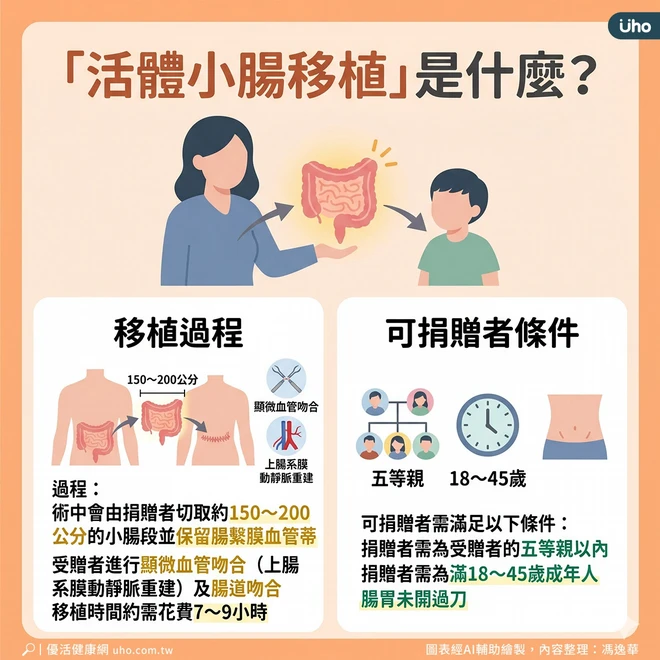
陳芸進一步解釋,活體小腸移植流程需先經過嚴格的倫理審查及整體完整評估,條件包括:捐贈者需為受贈者的五等親以內,捐贈器官者需為滿18~45歲成年人且腸胃未開過刀者。「若為爸爸或媽媽捐贈給小孩,只有約5成的人類白血球抗原(HLA)相容性;兄弟姊妹則可能達到8成以上,較能避免小腸移植後引發互斥作用。」
陳芸提到,術中會由捐贈者切取約150~200公分的小腸段並保留腸繫膜血管蒂,約需花費3~4小時;受贈者進行顯微血管吻合(上腸系膜動靜脈重建)及腸道吻合,移植時間約需花費7~9小時。她強調,若移植小腸佔整體小腸的大多數,則受贈者術後發生排斥反應的風險就較低。
受贈者、捐贈者存活率均達100%
陳芸補充,術後受贈者會透過免疫抑制及定期監測,100%成功脫離全靜脈營養,逐漸恢復正常進食。此外,在目前亞東醫院完成的活體小腸移植案例中,捐贈者捐出小腸後的腸道營養吸收及體重,也維持正常功能不受影響。
亞東醫院院長邱冠明表示,亞東深耕小腸移植領域已走過20年,一共進行38例大愛捐贈個案,今發表全台首例活體3對小腸移植成果,從過去仰賴等待器官,進一步走向活體移植模式,翻轉腸衰竭治療困境。此突破不僅讓腸衰竭患者有機會重新恢復正常進食,也同步展現高度成功率,受贈者、捐贈者及移植物存活率均達100%。

歡迎加入《優活健康網》line好友,更多醫療新知搶先看!


