胰臟癌素來有「癌王」之稱,許多患者初確診就是晚期,已有癌細胞遠端轉移,讓患者感到挫折、甚至想要放棄治療。不過,醫師提醒,現在胰臟癌已經有相當好的多重化療藥物組合,病患只要找對方法,都能有效控制病情。 是什麼原因讓胰臟癌惡名昭彰?林口長庚醫院腫瘤科主治醫師黃文冠解釋,胰臟位於上腹腔後側、深藏且隱密的特殊位置,同時旁邊有豐富的淋巴結網路,因此當發生病變時,相對難以發現,且容易透過淋巴轉移出去。 症狀不明、疾病發展又快又兇猛,死亡率迎頭趕上發生率! 胰臟癌早期的症狀不明顯,若已有明顯的上腹悶痛、背痛、食慾不佳、莫名體重減輕(例如3~6個月減輕5公斤)的狀況,通常腫瘤已經相當大,且癌細胞複製快、惡性分化程度高,不少人確診時都已經是晚期不適合開刀。另外,由於胰臟周邊血管和淋巴結多,不僅容易轉移到肝、腹膜等處,腫瘤變大時常見侵犯或包覆周邊大血管,使得想經由開刀切除腫瘤更加困難。 黃文冠醫師分享,林口長庚醫院去年大約收治了230位胰臟癌患者,以每年新發胰臟癌人數近3千人來看,約佔全台十分之一。「據院內統計,確診胰臟癌的患者當中,只有2成是第一、二期,尚有開刀切除腫瘤的機會;而剩餘8成患者皆已是晚期,因此也讓癌症的死亡率趨近於發生率。」黃醫師沉痛的表示。 與國際接軌!胰臟癌組合化療多元,可依自身狀況討論用藥 儘管晚期胰臟癌治療不易,卻並非束手無策,因此黃文冠醫師仍鼓勵患者要積極治療,「台灣對胰臟癌的治療已與國際接軌,目前有幾種多重化療組合可選擇,也都有健保給付,醫師可依據患者自身體力與疾病狀況,選擇適合的治療方式。」 第一線治療目前有幾種多重化療組合可以考慮,其中雙藥組合例如gemcitabine+nab-paclitaxel、三種藥物組合oxaliplatin+irinotecan+5-FU/LV (FOLFIRINOX)更是國際指引建議的第一線用藥,患者可與醫師討論最合適的治療形式,而若是體力狀況不佳、或擔心副作用過大,也可選擇副作用相對輕微的化療組合或單一用藥,總之仍須依照自身狀況與醫生討論。 不要放棄!醫暖心喊話籲患者正向面對,更有機會穩定控制! 黃文冠醫師以一名60幾歲的男性為例,此個案是因黃疸症狀才確診局部晚期胰臟癌,患者一開始選擇使用三重藥物組合(FOLFIRINOX處方),但治療兩個月左右,癌指數仍有上升情形,在改用兩種藥物組合化療後才獲得穩定控制。「目前接受化學治療已近半年,患者非常積極接受治療,換藥後腫瘤反應顯著,目前正準備住院接受進一步開刀切除,但必須強調每個病人病情與治療反應都不同,仍須與照顧的醫師充分討論。」 黃文冠醫師強調,胰臟癌是一種較難從預防面下手的癌症,民眾平時應多觀察身體症狀,也要培養好的生活習慣;而胰臟癌患者仍要積極面對、切勿錯失治療時機,透過適當治療仍有很大的機會減少癌症引起的病痛、延長生命、同時保有生活品質。 2013-TW-2300004~
#癌細胞
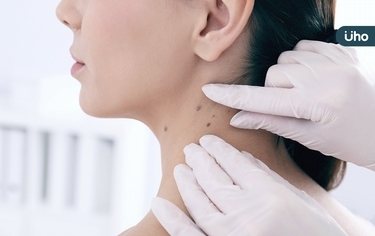
皮膚莫名長斑點、小肉瘤,即使不痛不癢也要警覺,小心可能是癌症徵兆。由10位癌症名醫聯合撰寫的《如果不是那一次檢查,我已不在人世》,其中由台大醫院皮膚部皮膚保健及外科部主任陳昭旭親自詳解,關於皮膚癌的預防方法,並提醒加強戒備3種惡性肉瘤,以免惡化速度過快,小病拖成難治大病。以下為原書摘文:
可以抑制癌症的藥物,也可能造成癌細胞增生嗎?過去醫界一直認為常見用於癌症治療的「去甲基化藥物」(HMA),對人體的機轉作用是以「抑制癌細胞生長」為主,但台北榮總進行跨國研究率先全球發現,此藥物也會同時激活致癌基因「癌基因SALL4」讓癌細胞持續增生,是影響癌症患者治療成效及存活率的關鍵指標。
53歲詹姓男子患有B肝卻10多年未能追蹤,直至今年中覺得肚子脹脹、悶悶的,檢查發現其右肝部位出現10公分大腫瘤,診斷為3B晚期肝癌,癌細胞已擴散到肝門靜脈,不適合換肝。醫師透過口服標靶藥物再加上呼吸調控放射線治療方式,1個月後,肝門靜脈腫瘤幾乎消失,讓他重燃換肝希望。
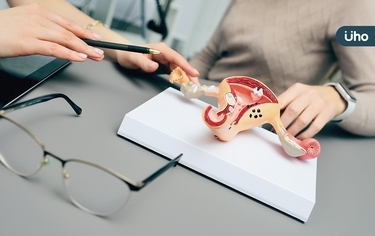
55歲陳小姐停經多年,但近年來仍常連續多天不正常出血,亞洲大學附屬醫院放射腫瘤科主任王博民指出,女性停經後仍有出血症狀務必提高警覺,經透過子宮腔鏡檢查,果然發現5公分腫瘤,後續利用微創手術切除子宮及卵巢,腫瘤切片病理報告顯示子宮內膜癌已達三期,建議安排化療及放療。
(優活健康網新聞部/綜合報導)人體內是不是都有癌症基因?台大醫學院附設醫院癌醫中心分院院長楊志新表示,這樣的說法或許以「每個人體內某些細胞有突變基因」來說明會比較精確。民眾對於癌症常常有很多迷思,比方癌症基因是不是本來就存在於人體當中?其他像是在飲食領域上,也有像是糖吃太多是不是會養大癌細胞,以及斷食是不是可以餓死癌細胞等問題。 斷食不僅治療效果下降 更影響生活品質楊志新院長表示,即使體內有癌細胞,也不一定會到處轉移,癌細胞有時候只侷限在某一處、長得很慢,像是所謂的零期癌症。當癌細胞被體內的免疫系統壓抑或缺乏營養時,生長速度就會較為緩慢,這時如果盡快就醫就能儘早處理。延續這樣的概念,有人會問斷食是否就可以餓死癌細胞?楊志新院長說明,別忘了想用斷食餓死癌細胞,事實上人體的正常細胞也會缺乏營養。對抗癌細胞病患需要體力,且癌細胞搶能量的速度,比起正常細胞來得快,當病患刻意減少營養供給,通常會先餓死的並不是癌細胞,而是正常細胞。所以這樣的觀念並非正確,病患若因節食體力耗弱不僅沒有力氣接受化學治療,連同免疫治療效果也會下降。 確認診斷再治療才能有最佳效果另外也有民眾詢問,罹患癌症是否不能吃糖,因為糖會養大癌細胞?楊志新院長指出,會有這樣的說法是因為在腫瘤細胞快速分裂成長的過程裡,會比正常細胞消耗更大量葡萄糖作為能量來源,因此在檢測癌細胞的正子斷層攝影檢查當中,會透過透過注射氟化去氧葡萄糖作為顯影劑,以顯示癌細胞聚集之處。但是,這樣的理論被延伸為「糖會養大癌細胞」的說法並不能成立,目前的醫學研究當中,過多糖的攝取是否會誘發癌症或使癌症惡化,還存在一些爭議,目前兩者的相關性是不確定的。楊志新院長也提醒,每個癌症病人病況、基因突變都差異很大,每種癌也不是單一疾病,一定要有確實的分子診斷再開始治療,才能達到好的治療效果。
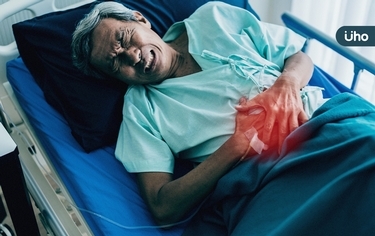
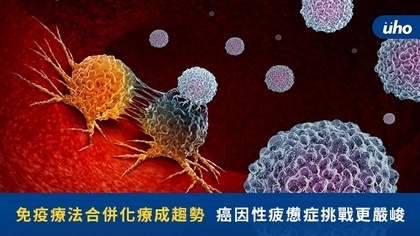
(優活健康網新聞部/綜合報導)癌症令人聞之色變,各界無不積極研發各種抗癌新利器,其中透過活化自身免疫系統來攻擊癌細胞的「免疫療法」,是近年來最火紅的癌症療法;然而,接受免疫療法的病友,依舊得面對包括「癌因性疲憊症(Cancer-Related Fatigue, CRF)」等不適症狀。醫師提醒,治療與改善相關副作用,有助於病人順利完成療程,幫助癌友活得更久、活得更好。人體淋巴球內的T細胞,承擔對抗癌細胞的重責大任,但癌細胞會透過機轉來欺騙T細胞,導致其功能「煞車」、「失靈」,免疫療法則是透過解除其「煞車」,讓T細胞重啟作用來消滅癌細胞。流行病學調查:「癌因性疲憊症」免疫療法最常見副作用根據台灣癌症安寧緩和醫學會的「2015全台灣癌症病人之癌因性疲憊症流行病學調查」,高達92%台灣癌症病患有癌因性疲憊問題;《新英格蘭醫學雜誌》研究也指出,「癌因性疲憊症」是免疫療法最常見的副作用,不可不慎。台北慈濟醫院研究部臨床試驗中心主任、台北慈濟醫院胸腔內科主治醫師黃俊耀醫師表示,免疫療法所帶來的疲憊機率,其實已較化療來的低,而且對於部分病人來說,免疫療法可以「單用」,也就是可以不需搭配化療,此舉有助於免去化療帶來的各種副作用。「免疫療法」合併「化療」成趨勢 癌疲憊首當其衝然而,臨床觀察發現,越來越多接受免疫療法的病人,得合併化療使用,才能達到更好的效果,「這也是現在的治療趨勢」;黃俊耀醫師表示,以他近期300多個接受免疫治療的肺癌患者為例,幾乎全都合併化學治療,首當其衝的,就是病人得面臨更嚴峻的「癌因性疲憊症」挑戰。治療觀念改變 活得久也要活得好黃俊耀醫師表示,隨著時代進步,癌症治療觀念也持續改變,現在癌症治療評估要素有三,一是治療效果,二是生活指標(疼痛、食慾、體重),三是癌疲憊程度,這些要素目的在幫助病人活得久,同時也活得好,「不只要努力讓腫瘤縮小,也要努力降低癌疲憊程度」。60多歲的肺癌四期患者王伯伯(化名),同時面臨腦轉移、骨轉移的情形,在癌細胞的侵蝕下,X光下的全身骨頭,都呈現彷彿遭卡車撞擊般的花花一片,每次住院接受化療合併免疫療法,查房時總見他在臥床休息,而且無論睡多久,永遠都處於相當疲憊的狀態。經評估,王伯伯已經罹患重度的「癌因性疲憊症」,甚至讓他累到生不如死,產生「不想再接受治療」的念頭;所幸及時透過藥物治療來改善疲憊狀態,讓他得以順利、按照進度的完成癌症療程,現在病情已控制良好,生活品質也大幅改善,不僅住院期間不再時時臥床,一度只能靠輪椅代步的他,還有體力拄著拐杖到花園散步,過去總得24小時在旁照料的太太,壓力也大幅減低。改善癌疲憊 不再長期臥床 降低吸入性肺炎機率「癌因性疲憊症是種疾病,絕不是單靠睡覺便能解決」,收治王伯伯的黃俊耀醫師表示,病患不再受困於疲憊而得時時臥床,除了生活品質提升,更降低因在床上進食導致嗆到,進而引發吸入性肺炎的可能性。病人無論體力再好,在接受6~10次的癌症治療後,幾乎都會出現癌疲憊,「從一開始進診間還會跟醫師打招呼,到後來講幾句話都覺得吃力,此時,便要高度懷疑已經出現癌因性疲憊症了」。癌疲倦 + 治療氛圍恐懼 治療勇氣、意願易喪失每個人在確診罹癌時,絕對是人生最無望的時刻,醫療團隊得先對於其心靈給予正向鼓舞;黃俊耀醫師表示,7~8成的病人,在治療前3個月就會看到成果,剩下效果不佳者,也仍有第二線、第三線的治療藥物,但是,病人一旦罹患癌疲憊、動輒臥床12小時,加上治療氛圍的恐懼下,相當容易喪失治療勇氣和意願。黃俊耀醫師表示,由於對癌疲憊的日漸重視,醫護界合力編撰完成《癌因性疲憊症之臨床治療指引》,對不同程度的癌疲憊程度,提出相對應處置方式,包括輕度疲憊程度的非藥物治療:如運動、營養飲食…等,以及中重度疲憊的藥物治療,如擁有適應症藥證的處方藥,讓病人遠離癌疲憊,對抗癌症更有勝率。
(優活健康網新聞部/綜合報導)癌症已蟬聯國人十大死因榜首超過38年,包括乳癌、肺癌、攝護腺癌等多種癌症的發生率也有逐漸上升的趨勢。隨著分子醫學的進步,癌症治療已朝向精準醫療的方向邁進,至於癌症檢測也發展出了液態切片。新店耕莘醫院血液腫瘤科林育麟醫師解釋,「我們身體的各個器官都可能產生癌症,當癌細胞凋亡之後,癌細胞崩解使得腫瘤DNA釋放至血液循環裡,稱為「循環腫瘤DNA(circulating tumor DNA,ctDNA)」。所謂的液態切片,就是透過抽血來收集血液中的循環腫瘤DNA,再用先進的技術分析病患體內的癌症基因。目前抽血是最成熟的技術,不過病人的各種體液,包括胸水、腹水、尿液等,也都可以進行液態切片。」要診斷癌症,傳統做法是利用手術或細針來取得組織切片,如果是肺部腫瘤,就用一根針穿過胸壁進入肺臟,夾些組織出來化驗;如果是肝臟腫瘤,就用一根針穿進肝臟,夾出腫瘤組織。這種方式能夠取得腫瘤組織,但也伴隨一些風險,用針穿進肺臟,有導致氣胸的風險,用針穿進肝臟,就有導致出血的風險,而讓患者卻步,不敢接受組織切片。穿刺取癌細胞 恐無法獲得全部癌症基因林育麟醫師指出,用針取得癌症組織,還會面臨另一個困境,就是無法克服「腫瘤異質性」的問題。病人體內的惡性腫瘤可能是由多種不同基因突變的癌細胞所組成,用針取出部分的癌細胞,像是隨機取樣,可能無法得到全部的癌症基因,而影響檢測結果。 液態切片能收集到各種不同基因突變的癌細胞所釋放到血液裡的DNA,可以克服腫瘤異質性的問題,得到較完整的檢測結果。「因為只要透過抽血便能進行檢測,疼痛較少、風險較低、便利性較高,患者也較不會恐懼。」林育麟醫師說,「運用於癌症的長期監控,偵測腫瘤的復發、遠端轉移,能克服腫瘤異質性帶來的偏差,且液態切片是檢測當下病人體內癌症基因突變的狀況,較為及時。」林育麟醫師說明,液態切片的臨床應用可分為早期跟晚期。早期指的是第一到第三期的病患,治療方式是以手術為主。術後追蹤的過程中,醫師和病患最擔心的就是癌症復發。透過規則抽血檢測液態切片,能偵測血液中的腫瘤突變基因比例的變化。開完刀時,血液中的基因突變比例會大幅下降,若後續發現突變基因比例上升,代表腫瘤有復發的跡象。「根據研究,利用精密檢測技術,可以比電腦斷層,平均提早188天偵測到癌症復發的跡象。」林育麟醫師說,「因此,目前建議追蹤液態切片的頻率,大概是每3~6個月做一次。」液態切片監控治療成效 幫助及時更換藥物林育麟醫師說,「癌症第四期的病人無法使用手術解決,大多需要全身治療,包括化學治療、標靶治療等。這些治療在經過一段時間後,癌細胞可能會產生抗藥性。這時使用液態切片,最主要的目的就是監控治療效果。如果基因突變的比例上升,我們就可以知道藥物漸漸失去效用。」通常在接受第一線的治療後,腫瘤縮小、基因突變的比例也會跟著降低。治療一段時間後,癌細胞產生抗藥性,由液態切片測得的基因突變比例會漸漸上升,這時便需要更換成第二線治療藥物。林育麟醫師回憶,曾經有40多歲的直腸癌患者,診斷時已是第四期。剛開始做液態切片時,發現8個癌症基因突變,且基因突變比率超過50%。在接受標準的放射治療與化學治療後,基因突變的數目就降到3個,基因突變比率降到0.68%,顯然治療有發揮成效。經過一段時間,液態切片發現基因突變的數目增加到6個,基因突變比率爬升到16%,代表腫瘤產生抗藥性,於是便幫病人換藥。更換藥物後,液態切片發現基因突變的數目減少到4個,基因突變比率降到5.9%。液態切片能幫助醫師評估治療成效,以及更換藥物的時機。除了監控治療效果,液態切片還有另一種目的,就是幫助尋找藥物,因為液態切片能偵測獨特的基因突變,假使有藥廠發展出相對應的治療藥物,就有機會幫病人延長生命。筆記重點林育麟醫師分析,針對第一期至第三期的癌症病人,液態切片可以長期監控癌症是否復發;針對第四期的癌症病人,液態切片能夠監控治療成效、評估換藥的時機,另外也能幫助尋找新藥。在未來的癌症治療上,液態切片勢必會扮演相當重要的角色!(文章授權提供/照護線上)
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu