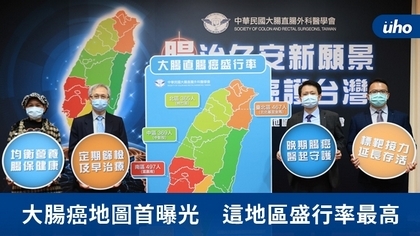
(優活健康網記者黃苡安/採訪報導)四寶媽王太太無糖不歡,每天都要喝上數杯手搖飲料才能解饞,甚至以手搖飲料取代開水。兩年前她連續數天便秘,肚子也因為產生腹水,大腹便便如懷胎八個月,連續轉診幾家大型醫院,最後確診是大腸直腸癌第四期。「我還想要當阿嬤!」面對噩耗王太太選擇正面迎擊,開始接受化療合併健保抗血管標靶藥物治療,便秘和腹水很快獲得改善,手術也順利切除息肉。目前她病況已穩定控制,也持續接受口服化學治療藥物維持,無惡化存活期高達27個月。雲嘉南每200人有1人罹患 每6人有1人確診時已第四期據最新癌登資料顯示,大腸直腸癌已蟬聯12年國內十大癌症發生人數之冠。中華民國大腸直腸外科醫學會理事長暨高醫附設醫院大腸直腸外科王照元教授表示,大腸直腸癌初期通常無明顯症狀,多數患者僅有輕微腹痛、腹脹,有時會有經常腹瀉、排便習慣明顯改變、體重減輕、貧血等現象陸續發生,容易輕忽,以致部分病患確診時已進入晚期。為提升民眾對大腸直腸癌早期篩檢與治療的重視,大腸直腸外科醫學會分析健保資料庫數據,首度發布「大腸直腸癌治療地圖」,發現2014至2018年台灣大腸直腸癌以南區(雲嘉南)、台北區(北北基宜金馬)及高屏區(高屏澎)盛行率高。南區平均每200人就有1人為大腸直腸癌病患,為東區(花東)的1.4倍;且南區每6人就有1人確診時已是第四期。相較於2014年全台大腸直腸癌患者人數約9.5萬人,2018年已突破10萬人,顯示大腸直腸癌盛行率有持續上升趨勢。王照元表示,大腸直腸癌的成因除家族遺傳病史外,飲食習慣亦是關鍵因素,高油炸、高脂肪、高糖及過多的肉食,纖維攝取不夠等都是容易導致大腸直腸癌的高危險因子。地區資料的差異可能因日常重鹹重甜飲食習慣,加上未能及早篩檢,以致許多患者確診時已是第四期。化療+標靶接力治療 可有效延長存活期及早發現、及早治療為降低死亡率關鍵。所幸目前已有多款健保標靶藥物,大幅延長存活期、降低副作用,維持晚期患者生活品質。高醫大腸直腸外科醫師張琮琨表示,依照目前健保規範,第四期患者若於第一線治療使用抗血管生長因子標靶藥物,至第三線治療仍可接力使用抗表皮生長因子標靶藥物,患者持續有健保標靶藥物使用,可延續最長存活期。據健保資料庫數據顯示,相較於僅接受化療,大腸直腸癌第四期患者接受標靶治療的整體存活期中位數,可從10.3個月提升至19.4個月,增加近2倍;若接續使用第一線至第四線健保標靶藥物,整體存活期中位數更可高達28.9個月。惟目前第二線標靶藥物尚未通過健保給付,政府若能放寬健保條件於第二線治療,可望嘉惠更多患者與家庭。大便中有血或黏液、大便變細小或便秘 盡快就醫檢查張琮琨呼籲,大腸直腸癌是可以預防的癌症,民眾應多攝取蔬果等高纖食物,維持穩定作息,以降低大腸直腸癌發生機率。50歲以上民眾按時接受兩年一次的免費大腸直腸癌篩檢,高風險族群應主動接受健康檢查、積極追蹤,若有腸道相關症狀,如大便中有血或黏液、大便變細小、經常腹瀉或便秘等,務必盡快就醫檢查。
#十大癌症
(優活健康網新聞部/綜合報導)一名60歲工作穩定、作息正常的曾先生,平常幾乎不看醫生,日前出現疲倦、無力、沒食欲的情況,原以為多休息就會好,但體重卻開始無故減輕,三個月瘦了16公斤,後來因持續嘔吐、無法進食才就醫,檢查發現已是第四期胃癌,腫瘤侵犯至周邊臟器,醫師考量嚴重營養不良將影響治療成效,先以腹腔鏡進行胃腸改道,提升營養狀況,再安排化療、放療縮小腫瘤,之後再執行根除性的「次全胃切除及淋巴擴清術」,曾先生恢復良好,恢復進食,目前定期回診追蹤。胃癌進程快 注意脹氣、食欲不振、疲倦等警訊胃癌位居台灣十大癌症發生率的第九位、世界癌症死因的第二位,好發於萎縮性胃炎、幽門螺旋桿菌感染、惡性貧血、胃腺瘤性瘜肉及嗜吃鹽醃、煎炸、炙烤,煙燻魚、肉和高香料食品者,由於罹癌初期沒有特異性症狀,因此病人易忽略脹氣、食欲不振、疲倦、體重減輕等警訊,但胃癌進程快,若等到出現嚴重症狀才就醫,病情多已延誤。根除性切除手術是目前治療胃癌的主流方式,台北慈濟醫院一般外科醫師陳家輝指出,胃的構造從上到下可分為胃底、胃體、胃竇三部分,治療胃癌最好的方式是依照腫瘤位置執行「次全胃切除」或「全胃切除」,再合併淋巴廓清,才能有好的預後。而部分癌症晚期的病人雖無法進行根除手術,但也能針對腫瘤造成的出血、穿孔及阻塞進行姑息性治療,如腸胃繞道、輔助性療法縮小腫瘤,手術切除部分腫瘤,以提升生活品質。陳家輝表示,曾先生的腫瘤長在胃竇處,導致胃下半段出口處完全阻塞,食物無法通過,甚至侵犯至胰臟,若直接手術,與胰臟交接處的腫瘤將無法徹底切除乾淨,加上長時間未進食的緣故,曾先生的體重不僅不到50公斤,營養指數更僅有2.4g/dL(正常為3.5g/dL),營養不良的狀態下,腫瘤切除手術的風險極高。進行胃腸改道提升營養 再放療手術除病灶為此,醫療團隊先以提升營養狀況為目標,除了給予靜脈營養,也用腹腔鏡將小腸上拉,與胃體相接,完成胃腸改道;此種作法免除過去腸胃道阻塞患者要做小腸造口灌食的不適,讓曾先生得以進食,再甫以化學治療、放射治療等輔助性療法,縮小腫瘤。五個月後,曾先生營養指數上升至3.8g/dl,體力變好,病灶範圍明顯縮小,與胰臟的界線清晰,醫療團隊再以微創方式進行根除性手術,切除二分之一的胃、清除周邊淋巴;術後七天,曾先生已能由口進食,兩周後平安出院,定期返診追蹤。近年醫療技術進步,胃癌手術存活率明顯提升,第一期就手術的五年存活率高達90%,儘管是第四期胃癌,五年存活率也有10%,但陳家輝醫師表示,並非所有第四期患者皆能以此種方式治療,醫療團隊必須視病灶的擴散程度、營養狀況加以評估,與病家討論最適切方式的治療方式。
(優活健康網記者陳靜梅/綜合報導)衛生福利部統計台灣前十大癌症,大腸癌四度蟬聯國人癌症發生人數第一名,也是人數增長最多的癌症,但由於部分民眾對罹患大腸癌常「無感」,導致發現癌症時不少已經是三期以上,讓治療大腸癌成為難解的習題。醫師表示,仍可透過身體蛛絲馬跡般的變化覺察,讓腸癌早期發現、治癒率更佳。年過半百的王先生,一直在慈濟醫院擔任志工,罹患大腸癌前就是因為「無感」,直到某天肚子痛到不行,幾乎要昏厥過去,緊急送至急診室,最後透過大腸鏡檢查診斷出罹患大腸癌,且腫瘤6公分大,他回想起來仍心有餘悸。大腸直腸外科陳莊偉醫師替王先生進行單孔腹腔鏡手術後,王先生看著自己肚子僅4公分的切口,無法想像肚子內竟然可以拿出6公分大的腫瘤,他表示,原以為是一場大手術,復原時間較長,但沒想到手術至今不到半個月,就可以回來醫院當志工,繼續為大家服務。大腸直腸外科蕭光宏主任表示,比起過去剖腹需要3-4個切口置入手術器械,現在單孔腹腔鏡只需利用肚臍上的單一切口來進行手術,且多數病患術後復原情況良好,幾乎看不到疤痕,大幅降低病人的恐懼感,促患者更有勇氣面對術後治療。無感有解 小撇步提供觀察 發現蛛絲馬跡其實,大腸直腸癌初期少有症狀,不少患者都是在例行性健檢中、無意發現的,但大腸癌仍可以從身體些微變化的蛛絲馬跡中覺察:主要症候為糞便潛血、貧血、頭暈、無力、無胃口,或是以上腹痛、胃痛的症狀來表現。醫師提醒,大腸直腸癌預後是所有消化道癌症中最好的一種,因此如果能早期發現、早期治療,可提高身體復原的機率。
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu