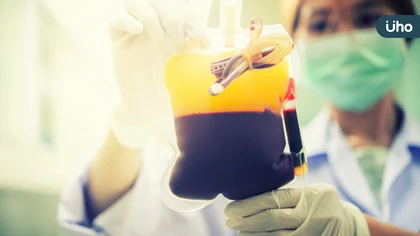
海洋性貧血是遺傳性血液疾病,患者需終生接受輸血治療。然而,長期輸血會導致體內鐵質沉積,造成器官損傷,因此患者通常要搭配排鐵劑來排除體內過多的鐵質。不過,排鐵劑也可能引發其他副作用,對生活造成許多不便。高雄醫學大學附設醫院小兒血液腫瘤科主治醫師許琬宜表示,現已推出更先進的治療方法──紅血球成熟劑,可延長患者自身製造的紅血球存活天數,進而減少輸血需求及改善血鐵沉積的問題。此療法已獲健保有條件給付,病友不需額外經濟負擔,就能獲得提升健康與生活品質的機會。 無法有效製造功能正常的紅血球 嬰兒出生後難存活 海洋性貧血是一種血紅素基因變異引起的疾病,許琬宜醫師說明,根據病情嚴重程度,可分為輕型、中型和重型。如果父母雙方遺傳給子女的異常基因越多,嚴重度可能就越高,這些基因異常的病友主要是因為無法有效製造功能正常的紅血球,而導致中重度的貧血症狀,甚至有些嬰兒出生後因為完全沒有製造紅血球的能力而無法存活。 如無進行骨髓移植,重型海洋型貧血得終生輸血 對於輕型和中型患者,基本上只需要定期追蹤,對成長和生命影響不大。許琬宜醫師表示,重型患者則需要每個月進行1-2次輸血治療來維持足夠的血色素。若患者找到合適的捐贈者,也可考慮進行骨髓移植;國外目前還有基因治療的選項,但費用高昂,能否引進台灣還有一段路要走。台灣最常使用的治療是長期輸血。 輸血導致鐵沉積損害器官 需服用排鐵劑 需終身依賴輸血的海洋性貧血患者,治療過程需注意的事項相當多。許琬宜醫師表示,雖有定期輸血,但患者仍相對較難達到正常人的血色素水平,處於長期輕微貧血的狀態下,生長發育、內分泌功能等皆需密切追蹤監測,也須定期檢驗體內的鐵質含量。 長期輸血會導致鐵沉積,過多的鐵可能對器官造成損害,如無適當的控制,會衍伸出許多併發症。人體儲存鐵的主要器官是肝臟,如果長期處於高血鐵的狀態下,會因鐵沉積導致肝纖維化,甚至演變成肝硬化,也會提高演變為肝癌的可能性。另一個要小心的是鐵沈積於心臟造成心衰竭,猝死的風險也會增加。因此海洋性貧血病友在輸血的同時也需要長期搭配排鐵劑來控制血鐵濃度,以避免可能的併發症。另外像是葉酸等其他紅血球營養素的補充也非常重要,以幫助血球的製造。 最新治療方法「血球成熟劑」有望降低輸血、服用排鐵劑次數 對於重型地中海貧血的患者,生活充滿挑戰。許琬宜醫師指出,患者每個月要定期來醫院輸血,這對學業和工作都會產生影響,因為輸血需要請假半天或一天,需要獲得學校或公司的理解和支持。也有些患者因為長期治療感到身心疲憊,或因藥物的副作用(如噁心、食慾不振等)而中斷治療。 不過,現在有新的治療方法「紅血球成熟劑」,已經獲得健保給付,專門用於重度海洋性貧血患者。許琬宜醫師說明,紅血球成熟劑可以幫助製造與成熟患者的紅血球,雖然攜氧能力可能無法達到正常紅血球的水準,但依然能改善患者的血紅素不足的情況。這樣一來,患者有機會不用頻繁輸血,從而減少鐵的沉積,降低對排鐵劑的依賴。藥物以皮下注射,三週一次即可,對於每月需定期回診的重度海貧患者而言,有機會配合給藥的時間輸血,以減少病患返診頻率。 許琬宜醫師提醒,並不是每個患者都對紅血球成熟劑有反應,但藥物使用上有效的患者,輸血頻率會減少,對提高生活品質非常有幫助,臨床上也有個案使用紅血球成熟劑之後,不但輸血的頻率減少,也因血鐵降低,排鐵藥的使用量也下降了。健保對於藥物的續申請有規範,患者要在用藥後輸血頻率降低至一定標準,確認對治療反應夠好才符合續申請的健保給付條件。不過,對重度海洋性貧血患者來說,新的治療選項依然帶來了改變的希望,每種藥物都有它的好處與要注意的藥物副作用,患者可和醫師討論自己是否適合使用紅血球成熟劑,以規劃出最適合自己的治療方案,從而提高血色素來達到更好的生活品質與健康。
#重型海洋性貧血
(優活健康網編輯部/綜合整理)臨床上一位年約30歲的男性患者,從20歲左右,診斷發現自己為再生不良性貧血患者以後,開始密集輸血,從發病以來,連續接受輸血已超過10年,以往都依賴注射式排鐵治療,但因注射治療相當耗時,因此患者對於排鐵治療態度並不積極,療程斷斷續續。直到近期感到不舒服,就醫時才發現血液中的血清鐵蛋白濃度(serum ferritin)已經高達5000ng/mL,如今得知已有新一代口服排鐵劑可以使用,他大嘆:終於可以找回原有穩定的生活品質了。鐵是身體裡造血的原料,但如果患有重型海洋性貧血、骨髓增生不良症候群以及再生不良性貧血的患者,因為其骨髓無法製造正常功能的紅血球,導致血紅素下降而造成貧血,必須長期接受輸血以降低患者不適感;但長期輸血卻使鐵質沉積在體內,導致器官受損。新竹馬偕醫院血液腫瘤科主任鄭弘毅指出,鐵質沉積一般不會有明顯病徵,除非已經出現嚴重的併發症,如心臟功能衰竭、肝硬化、糖尿病、皮膚色素沉著以及不孕症等等,此時患者才會意識要積極進行排鐵治療的重要性。一般來說,如果輸血超過20袋,或者抽血檢驗發現血清鐵蛋白濃度超過1000ng/mL時,臨床上會建議進行排鐵治療,但鄭弘毅主任提醒:「患者若是屬於需要定期輸血者,這類型的患者要特別小心自己是否為鐵質沉積症之高風險族群,如果是,應更需要留意,並且定時回醫院複診,監測血清鐵蛋白是否超過1000ng/mL。因此,鄭弘毅主任也建議有長期輸血需求的患者,都應考慮提前進行排鐵治療,以預防鐵質沉積所帶來的併發症。」以往排鐵治療多以注射方式為主,近幾年,新一代口服排鐵劑問世後,提升了排鐵治療的便利性以及患者的醫囑遵從性,療程上也較安全,可說是患者的一大福音!一天口服一次,用喝的方式,對患者來說相當方便。最後,鄭弘毅主任更呼籲,由於鐵質沉積是沒有病徵的,因此如果本身是需要定期輸血的患者,務必掌握三「要」對策:1.「要全面了解」:建立疾病治療的正確觀念,遵照醫囑,了解排鐵治療的重要性。2.「要積極治療」:每天做好排鐵治療,建議每1-3個月回診監測血清鐵蛋白指數是否正常,只要醫囑遵行性愈好,排鐵治療愈積極,就可減少合併症的產生。3.「要定期追蹤」:建議患者每天詳細記錄排鐵情形以及每次輸血狀況,供醫師做為調整治療方式與用藥的參考。
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu