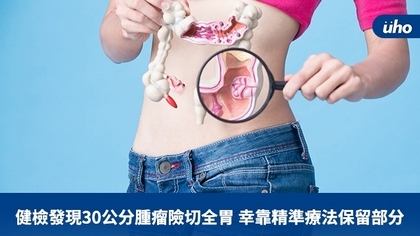
(優活健康網新聞部/綜合報導)胃腸道基質瘤(簡稱GIST)是一種罕見的腸胃道惡性腫瘤,由於初期症狀不明顯,許多人都是在健康檢查時被檢查出來,少部分患者因出現腹瀉、食慾不振或腸胃道出血就醫而確診。 好發於50歲以上民眾 60~70歲為高風險族群根據衛福部107年癌症資料統計數據顯示,胃腸道基質瘤約有495例,台灣消化系外科醫學會理事長詹德全表示,胃腸道基質瘤是一種胃腸道粘膜下腫瘤,高達6成患者發生在胃部,原因為基因突變。異常活化細胞上的酪胺酸激脢,促使腫瘤細胞增生造成基質瘤,主要發生在50歲以上民眾,尤其是60~70歲是高風險族群。 詹德全說,目前手術及標靶藥物,都可以有效延長患者的存活期,但有些患者因腫瘤位置、大小或轉移等因素不適合手術,僅能使用標靶藥物阻斷受體訊息傳遞,抑止腫瘤生長或讓腫瘤細胞壞死,達到治療效果。因大部分基質瘤都是基因突變腫瘤,因此在使用標靶藥物前進行基因檢測很重要,可幫助醫師選擇適合的標靶藥物。不過,約有7%胃腸道基質瘤是由PDGFRA外顯子18中的D842V基因突變導致,此類患者對於使用傳統標靶藥物的效果不佳,成為標靶藥物治療的遺珠之憾。 基因檢測對症下藥 D842V突變患者精準醫療新選擇台中榮總一般外科醫師羅少喬表示,去年美國FDA及今年4月台灣TFDA已正式通過使用GIST突破性基因精準藥物,對症下藥達到精準治療效果,對患者是一大福音。臨床只要發現患者不能開刀,就建議做基因檢測來判別基質瘤類型:若是一般胃腸道基質瘤,就可以開始使用標靶藥物;若判定是D842V基因突變患者,就可以第一線使用突破性基因精準藥物,縮小腫瘤的效果超過90%。 羅少喬舉例,臨床曾有一位60歲男性患者,因公司健康檢查發現胃部有一顆大小達30公分腫瘤,到醫院確認後評估,若進行手術需要全胃切除,對患者身體傷害很大。經與患者溝通後,先安排胃鏡超音波及穿刺,證明是胃腸基質瘤。為了盡量保留胃及使用到對的標靶藥物,安排手術前先進行基因檢測,經過半年定期用藥及回診後,腫瘤明顯縮小,後來也順利手術切除,目前病情相當穩定,也維持不錯的生活品質。 定期健檢預防疾病 基因檢測精準醫療延生機詹德全及羅少喬同時提醒,民眾若有腸胃道不適應儘早就醫,年齡超過50歲以上民眾應定期健檢。若出現小病兆通常手術就可以解決,無法手術者,可以接受基因檢測精準找出突變基因,對症下藥延長存活期。同時也期待GIST突破性基因精準藥物有機會能獲得健保給付,減輕患者經濟負擔及提高治療效益,嘉惠更多病患。 (文章授權提供/健康醫療網)
#GIST
(優活健康網新聞部/綜合報導)胃腸道基質瘤治療以手術切除腫瘤並搭配第一線口服標靶藥物為主,大部分患者治療成效優異,三軍總醫院一般外科詹德全醫師表示,目前胃腸道基質瘤已是一種「可控制」的癌症,透過第一線口服標靶藥物治療可降低復發風險且延長存活期,因此,「持續用藥」就顯得相當重要!提升病識感遵從醫囑不間斷用藥 為控制疾病關鍵「病患願意遵守醫囑,是胃腸道基質瘤控制成功與否的重要關鍵」詹德全醫師表示,胃腸道基質瘤第一線口服標靶藥物治療顯著,且副作用較輕微,因此,治療中的患者皆可有不錯的生活品質,以致常發生自覺病情良好而停止服藥的狀況。門診中即有一位60歲的張姓病患(化名),罹患胃腸道基質瘤開刀約2年後不幸轉移至肝臟,經醫師建議先以第一線口服標靶藥物治療控制疾病,治療六個月後腫瘤明顯縮小,患者開心地認為疾病已控制而掉以輕心,甚至要求減少藥量,半年後電腦斷層檢查才發現腫瘤急速變大。詹醫師指出,第一線口服標靶藥物能精準地抑制癌細胞,不讓大部分疾病惡化,惟一旦停藥或減量就如同自殺般,放任腫瘤持續擴大,也增加後續治療的困難度,因此,建議患者應依照醫囑不間斷服藥,定期回診,才是控制胃腸道基質瘤的不二法門。胃腸道基質瘤用藥提醒小撇步 有助病患降低忘記服藥機率詹德全醫師補充說明,除了病識感不足,擅自停藥導致胃腸道基質瘤復發案例層出不窮外,門診中也有許多年紀大的患者反應,常會因為記憶力不好,而老是忘記吃藥。詹醫師建議患者,可養成在早餐或中餐過後的服藥習慣,或是目前坊間也有電子藥盒,會發光且呼叫提醒,讓長者不怕忘記吃藥。最後,詹醫師提醒患者,倘若不幸疾病復發或惡化,也可先增加第一線口服標靶藥物劑量,若真的無法控制疾病進展再轉換第二線藥物,切勿輕易放棄治療;此外,由於胃腸道基質瘤是一種罕見的疾病,許多患者或家屬乍聞患病時,心理焦慮及緊張是在所難免的,鼓勵患者、家屬可向門診醫師或醫護人員諮詢,有助於瞭解胃腸道基質瘤疾病及治療方式,減輕壓力、飲食照護指導及其他日常生活之衛教。
(優活健康網記者陳承璋/採訪報導)我國每年癌症新增個案數日漸攀升,且數字居高不下,已快突破十萬人,其可怕之處是大部份的癌症在發生之初,並不會產生任何症狀,直到出現各種身體警訊時,癌症的病程往往已來到末期。而腸胃道間質基瘤就是「無聲殺手」之一,當身體出現典型症狀嘔吐、噁心、腹脹或腹痛時,經過醫院診斷早已是末期,甚至癌細胞轉移至身體其他部位,對於突然得知罹患癌症末期的病患,無疑是一顆震撼彈!羅東博愛醫院血液腫瘤科游介宇醫師指出,腸胃道間質基瘤是一種常見的胃腸道肉瘤,它的發病率每百萬人口約在10~20人,最常發生的部位是消化系統的胃、小腸(包括十二指腸、空腸、迴腸)、食道和大腸,也可能轉移到肝臟、腹膜、腸系膜等處。初期通常不會有任何症狀,除非腫瘤位置是在小腸或是幽門處,才會有明顯的腹痛、嘔吐症狀,才能讓病患在腫瘤早期時就能被發現。標靶藥物問世 讓腸胃道間質基瘤癒後大幅提升值得慶幸的是,腸胃道間質基瘤被發現時,雖然有部分已是晚期,但它的治療因為標靶藥物相繼問世,讓五年存活的機率大幅提高,游介宇醫師表示,標靶藥物尚未出現時,多使用化學治療,但對腸胃道間質基瘤效果並不好,導致部分患者腫瘤在經手術切除後具有高復發風險,而標靶藥物像是第一線的基利克(Glivec)與第二線的舒癌特(Sutent)都讓存活率提升,且復發風險降低許多,甚至讓腸胃道間質基瘤的治療過程,相對於肺癌、大腸直腸癌等癌症的治療簡化不少。腸胃道間質基瘤可免除化、放療 能直接投標靶藥治療游介宇醫師表示,腸胃道間質基瘤手術切除之後,若是判定是高復發風險的病患,可進行口服標靶藥物的治療,值得一提的是腸胃道間質基瘤可以不用經由化療或放療的治療過程,病患手術後只要定期服用標靶藥物,病情大部分都能穩定控制,若第一線標靶藥物產生抗藥性或耐受不良,可再由第二線標靶藥物舒癌特(Sutent)進行控制,目前藥物都有健保給付,可減少病友負擔。游介宇強調,標靶藥物的問世讓腸胃道間質基瘤治療過程簡易,比起其他癌症治癒率相對高出許多,手術返家後自行定期服用標靶藥物,且規律回診追蹤,只要患者能有毅力,腸胃道間質基瘤的治療都能有不錯的成果,因此,鼓勵病友無須放棄任何希望,應積極接受治療。
根據中央健保局及台灣癌症臨床研究發展基金會資料顯示,胃腸道基質瘤是腸胃道惡性腫瘤中最常見的一種,好發於50~60歲中高年齡者。常見的症狀有腸胃不適,如腹痛、噁心或嘔吐、易飽足感、體重減輕、甚至於腸胃道出血或阻塞等,有些症狀與腸胃不適很像,所以此癌症不易早期發現,且惡性程度偏高,早期仰賴手術切除,目前已有標靶藥物可用於抑制腫瘤成長及復發,大幅提高此疾病患者的存活時間。羅東博愛醫院血液腫瘤科主任游介宇醫師表示,約六成發生在胃部,三成在小腸,其次為大腸及直腸,因此常有民眾誤以為是胃癌或大、小腸癌等的上皮細胞癌;其實它是一種「肉瘤」。游介宇主任說明,腸胃道是由黏膜、肌肉與漿膜組成;大眾最常聽到的胃癌、腸癌等,是最內層會接觸到食物或食糜的黏膜組織(上皮細胞)發生病變;而胃腸道基質瘤是位於第二層的平滑肌組織(紡錘狀細胞,此部份組織有結點,與腸胃道的蠕動有關),也因胃腸道基質瘤發生在第二層組織,因此較不容易發現,加上胃腸道基質瘤皆為惡性,因此腫瘤大小、發生位置及分化惡性程度是診斷與治療上最重要的預後因子。游主任表示,胃腸道基質瘤主要發病的原因目前僅能以基因突變解釋,而且尚無法確切歸納出哪些人是罹患此癌的高危險群。早年胃腸道基質瘤治療僅能仰賴醫師的巧手來切除腫瘤,但實際上患者約半數以上會復發或轉移,且過去僅有四成左右的病人能長期存活。游主任說:「近年發現治療慢性骨髓性白血病的藥物基利克(Glivec),以及應用在腎細胞癌的紓癌特(Sutent)二者同樣可以作用在胃腸道基質瘤上,確實明顯延長了轉移性胃腸道基質瘤患者的存活時間。儘管如此,目前最好的方式仍以手術完整切除腫瘤為主。」醫師解釋,目前已有第一線藥物給付於惡性胃腸道基質瘤,來治療成年人無法手術切除或轉移的惡性胃腸道基質瘤。當患者使用第一線治療無效時,則健保給付使用紓癌特做為第二線治療,二者皆為口服標靶藥物。由於二種藥物的作用機轉不同,基利克可能出現血球降低及水腫等副作用,而紓癌特則會出現黏膜及皮膚破損和胃腸道症狀。游主任補充,轉移性的惡性胃腸道基質瘤患者初次使用第一線藥物約八成對藥物有反應,但仍有部份病人可能治療無效。一旦患者開始出現對基利克無反應而病情惡化時,除了傳統增加藥物劑量的選擇外,使用新一代標靶藥物紓癌特的治療,能夠廣效性地抑制復發的腫瘤,病患可達到65%的臨床效益,讓疾病獲得有效地控制,延長病患的生命。延伸閱讀「腸胃不適 應提防惡性腫瘤」:http://www.uho.com.tw/sick.asp?aid=13904
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu