在台灣,多發性硬化症雖不常見,但部分嚴重患者除了會出現認知障礙、失能,導致無法正常就業與社交,被迫改變生活而難以調適,重創正值發展的中壯年人。 症狀千變萬化 早期病灶不易被發現 臨床一名30歲出頭、喜愛美食的男性,因出現口齒不清、吞嚥困難而就醫,被確診為多發性硬化症患者。雖然發現得早、且病灶不多,卻在病情控制過程中,因為無法調適心態去面對疾病、不積極治療而選擇放棄,最終導致終身行動不便。 另有一名年約40歲的多發性硬化症患者,到門診時已經追蹤該病數年時間,原本脊椎受傷嚴重,走路只要走個200公尺就需休息,但在定期接受治療並加上修正生活型態後,至今超過8年沒有復發,且已逐漸慢慢恢復正常生活。 耕莘醫院新店分院高壓氧醫學科主任暨神經內科主治醫師陳紹原提及上述兩個極端案例時表示,多發性硬化症是神經科常見的自體免疫疾病,因為發炎反應會影響到身體各神經功能,因此病徵也因受損神經的位置不同而有所差異。「多發性硬化症有四大類型,大部分患者屬於反覆發作型,會出現肢體麻木、無力、步履不穩等症狀。」除了上述症狀外,患者也會出現視力喪失、複視、疲倦、發燒等症狀,這些症狀快速發生卻也可能自然痊癒,一段時間後又會再發生,因此容易被忽視。 方便性、遵從性高之口服藥物 助多發性硬化症穩定控制疾病無惡化 多發性硬化症雖致病原因不明,但可歸因於外在如環境或感染導致,以及內在如家族史等,陳紹原醫師指出,因為疾病複雜度高,診斷上需花費更多時間確認,不過高風險族群如年齡約20至40歲女性,家族有類似疾病者都要特別注意,「尤其若莫名發生上述不尋常症狀如肢體麻木、無力、步履不穩等,且發生時間為長達數天或數週緩解卻又再相隔一段時間後反覆發生時,應儘速就醫。」 早期治療多發性硬化症以干擾素為主,必須以注射方式進行,近幾年在藥物研發蓬勃發展下已陸續出現不少口服藥物。陳紹原醫師說:「多發性硬化症雖無法痊癒,但是只要穩定控制,相對來說就等於治癒。」藥物能有效達到長期控制、減少復發機會,而口服藥物遵從性也高,讓排斥注射的患者可有另一選擇。 他也提醒,藥物雖有調節免疫的作用,但對於免疫疾病,仍須要長期維持身體免疫功能的恆定,因此必須要做到改變過去不好的生活型態,儘量維持規律生活、均衡飲食、充足睡眠與適度運動等,才能減少對藥物的依賴。
#反覆發作
(優活健康網記者張桂榕/綜合報導)8歲小女孩無特殊病史,但這半年來卻反覆蕁麻疹發作。發作時,癢疹遍布頸部、軀幹及四肢。期間,在診療院所治療做過敏原測試,陸續服用口服抗組織胺及類固醇藥物控制症狀,但病程仍反覆發作未能緩解。經安南醫院透過身體理學及抽血檢查後,發現甲狀腺素低下與促甲狀腺素偏高,再進一步做甲狀腺超音波,確診為「橋本氏甲狀腺炎」。在甲狀腺素的補充後,甲狀腺功能維持穩定,蕁麻疹也消弭無形了。 30歲女護理師,一年來也是反覆蕁麻疹發作,其病灶分布於身體及四肢,往往一個禮拜發作三、四次,期間也做過敏原測試,但未找到特定的過敏原。由於奇癢難耐,每次發作時皆使用口服或注射型抗組織胺治療,求診安南醫院,經詳細問診及抽血檢測後,發現有高效價的自體免疫抗體,確定診斷為「自體免疫疾病-休格蘭氏症」,也就是所謂的「乾燥症」。經免疫調節藥物控制乾燥症後,蕁麻疹也不藥而癒了。病程在6週內為急性蕁麻疹安南醫院兒科兒科賴以修醫師表示,蕁麻疹依病程長短有急性和慢性之分,前者通常是因為接觸到過敏原而引起,病程不超過6個禮拜,而後者是指蕁麻疹反覆發作超過6個禮拜以上,以上兩位病人皆為慢性蕁麻疹的案例。 賴以修也說,不論是兒童或成人都有可能發生慢性蕁麻疹,而就好發率而言,女性是男性的兩倍。慢性蕁麻疹的症狀大部分侷限在皮膚,任何部位都可能有癢感的丘疹,夜晚尤其極癢難眠。8成多的慢性蕁麻疹病人往往找不到發病原因,亦稱慢性特發性蕁麻疹。幸好一半以下的病人在發病之後一年痊癒,平均發病病程約2到5年。有些病人尚有全身性的症狀,如頭痛、疲倦、關節腫痛、呼吸喘鳴、心悸及腸胃道症狀。治療原則為避開誘發蕁麻疹之因子,藥物以抗組織胺為主,劑量可逐漸增加至一般劑量的4倍,如治療兩個月後無改善可考慮用生物製劑或免疫調節藥物來處置。蕁麻疹反覆發作超過6週 應盡快諮詢醫師做詳細檢查賴以修醫師強調,有約2成的慢性蕁麻疹病人是可以找到原因的,包括自體免疫性疾病(如紅斑性狼瘡、乾燥症、類風溼性關節炎、第一型糖尿病、乳糜瀉等)、甲狀腺疾病、慢性感染(如胃幽門螺旋桿菌、A型肝炎、及C型肝炎等)、特製食物(含辛辣、發酵、及酒精成分者)、甚至跟惡性腫瘤等都有相關。因此,在處置這類慢性蕁麻疹的病人,最重要的是要找出發病的病因,從根本原因治療,蕁麻疹自然就會痊癒。若蕁麻疹反覆發作超過6個禮拜,就要趕快諮詢醫師做詳細的檢查,找出根本病因才是上上之策!
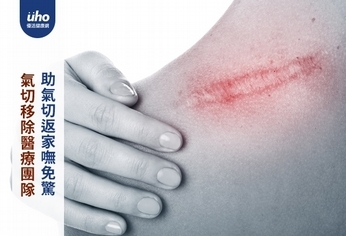
(優活健康網記者張桂榕/綜合報導)蟹足腫(Keloid)和肥厚性疤痕(Hypertrophic scar)都是異常增生的疤痕組織,好發於有色人種(亞洲人及黑人族群),少數人會合併搔癢或刺痛,目前主要認為和體質及基因有關,兩者差別在於肥厚性疤痕只在原本受傷的地方增生,蟹足腫則會擴展到傷口周遭,擴展的範圍會大於原先受傷部位。傷及皮膚真皮層的較深傷口,會比表淺傷口容易發生蟹足腫,身體皮膚張力較大的部位如前胸、肩頸部、上背、關節等處較容易好發。陳女士(化名)的左肩及背部因蟹足腫和肥厚性疤痕困擾多年,不僅影響美觀,還造成左肩關節活動受到影響。在這數年間嘗試過局部皮下類固醇注射、手術切除及植皮,仍舊一再復發。這次在整形外科醫師做完疤痕切除手術後,為陳女士轉介術後放射治療,目前術後五個月沒有任何復發跡象。蟹足腫的復發率偏高台大醫院新竹分院放射腫瘤科胡明原醫師表示,蟹足腫的治療方式很多,包含局部皮下類固醇注射、雷射治療、局部冷凍治療等。目前臨床上最常使用是局部皮下類固醇注射,但須多次注射,除了治療時的疼痛,若疤痕面積較大、需大量注射亦可能出現藥物副作用。冷凍治療是用液態氮的低溫破壞真皮層過度生長的纖維母細胞,達到抑制疤痕生長的作用。這些方法的共同缺點是復發率偏高,且往往需要長時間反覆治療。當其他治療效果不佳時 可考慮採手術搭配放射治療當病灶較大時,醫師也會考慮手術治療,手術切除的風險在於仍可能復發,甚至比原先病灶更大,因此大多需要搭配其他治療方式,防止再次復發。較常搭配手術的治療方式便是放射治療。其原理是使用放射線破壞過度活躍的纖維母細胞,減少疤痕的增生。過去研究認為在手術後24小時內接受放射治療的治療效果最好,治療時不會有特別的不適,只有少數病人出現局部皮膚發紅等反應。較常使用的方法為電子射束,治療次數約為1到5次,每次數分鐘,一般來說控制復發的機率大於80%,成效比其他治療方法來的好。不過,雖然治療蟹足腫的放射劑量較一般治療癌症低,但仍有極低機率會增加之後局部罹患癌症的風險。因此,對於一般患者,胡醫師提醒,放射治療應該在使用其他方法治療效果不佳時才建議搭配手術使用。如果民眾有類似的困擾,建議與您的醫師討論,充分了解不同治療的利弊後,選擇適合的治療方式。
地址:台北市中山區長春路328號7樓之2
廣告合作:[email protected]
廣告合作:[email protected]
Copyright © www.uho.com.tw All Rights Reserved By 優活健康股份有限公司
Menu